中國領先:全球首上人體Ⅱ期的2019冠病疫苗,安全性詳解_風聞
疫苗与科学-疫苗与科学官方账号-2020-04-17 12:11
2019冠病疫苗全球爭霸賽,如果説中國疫苗和美國疫苗哪個最早開始Ⅰ期人體臨牀試驗無法分清伯仲的話,那麼現在分清楚了:中國疫苗第1個進入Ⅱ期人體臨牀,全球首個上市完全可期。
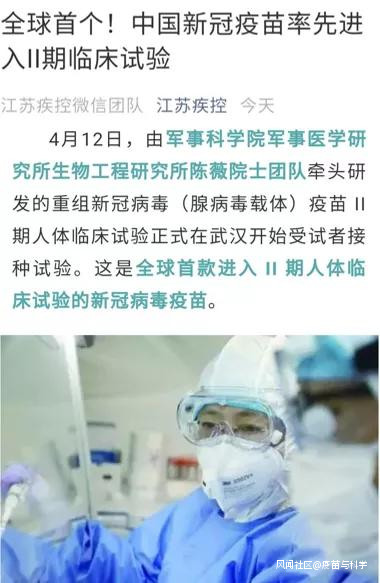
這次Ⅱ期人體臨牀試驗是在Ⅰ期臨牀試驗進展到近1個月時開始的,需要召集500人,劑量上從Ⅰ期的高中低三個組調整為中低兩個組,放棄了不良反應略高的高劑量組,這説明Ⅰ期臨牀試驗觀察安全性的目標基本達到了。
解釋一下:不要認為高劑量就一定不安全,因為腺病毒載體疫苗高中低三個劑量組實際是3/2/1的梯度,並沒有數量級差距,安全性差距不可能很大。美國的mRNA疫苗試驗劑量則有10倍的數量級差距,我國只是3倍差距。我國放棄高劑量組,很可能只是因為【與低、中劑量組相比,高劑量組的高熱(≥38.5℃)比例更高,但大多在24小時內自行恢復】。
很多人覺得我國的2019冠病疫苗上Ⅱ期臨牀的速度還是太快了,這背後還是對疫苗安全性的擔心,然而陶醫生在4月7日的深度解碼:一文讀懂2019冠病疫苗5大研發路線及成功可能性一文末尾就已經預測4月中旬開展Ⅱ期臨牀了:
第1期人體臨牀試驗確認安全性和觀察抗體可以壓縮到1個月左右(到4月中旬);
之後儘快開展數百人對照的第2期人體臨牀試驗,進一步驗證安全性和抗體水平,再需要1.5個月左右(到6月初);
完成2期人體臨牀試驗的疫苗,已經具備了相當可靠的安全性和有效性,可以嘗試量產,最快6月底前可以準備出上百萬支疫苗用於醫務人員、警務/邊檢人員的應急接種。
目前,陶醫生對疫苗Ⅱ期臨牀的時間節點預測完全準確,接着再看6月初和6月底這兩個節點吧。
疫苗的傳統安全性
陶醫生敢這樣預測,因為我從來就不擔心疫苗的安全性,但很多網友以及醫生擔心這一點。我思來想去,琢磨出一個關鍵點:他們在用化學藥的安全性標準去看疫苗,實際是高估了疫苗的風險,陷入了安全性迷思。
關於化學藥的安全性,歷史上有很多事故,最著名的就是上世紀50年代末的反應停事件——給孕婦止吐的藥物反應停,導致胎兒短肢畸形,被稱為海豹兒。後來,人們建立了嚴格的藥品上市規範,希望最大程度避免這種嚴重不良反應的悲劇。

舉一個最簡單的例子:化學藥需要評估進入人體後的藥物代謝動力學,在化學藥説明書裏需要説明服藥後多久在血液裏達到濃度高峯,多久可以消除一半,從何種途徑排除人體等。然而,疫苗領域卻從來不談這個概念,説明書裏也沒有這個內容,這就能看出疫苗與化學藥的巨大差異,以至於有些人認為疫苗不算藥品。
當然,早期在疫苗研發和製造過程中,也發生過很多事故。比如美國的卡特事件是因為脊灰滅活疫苗裏的病毒滅活不徹底,4萬名兒童罹患脊灰,再將病毒傳給家人和鄰居,最終導致200人癱瘓10人死亡。再比如現役的脊灰活疫苗,目前為止仍有幾十萬分之一的概率會導致癱瘓。
化學藥反應停事件 Vs 脊灰疫苗事故/風險,大家能品出兩者的本質性區別麼?陶醫生説重點了:
少數化學藥是天然的,但更多化學藥是人工合成。在人類漫長的進化過程中,人體很少接觸或從未接觸這種化學物質。對於人體來説,每一種化學藥是未知物。我們無法預測每一種化學藥在人體中會有怎樣的代謝過程以及作用機制,必須用動物試驗到人體試驗等一系列繁複的流程來認知這些過程和機制。
動物和人體的生理機制並不一樣,所以即便動物試驗安全,但人體試驗出現嚴重不良反應的情況完全無法排除。反應停上市前其實也在孕鼠上做過試驗,並沒有發現致畸效應。後來人們才明白:大鼠和人不一樣,體內缺少一種把“反應停”轉化成毒性產物的酶,不會引起畸胎。同樣,巧克力對人類是美味但對於貓狗是毒藥,是因為貓狗分解可可鹼的速度很慢,容易過量中毒。
疫苗作用機制的本質,就是微生物與人類的攻防機制。這套攻防機制從地球有生命開始就已經存在了,經過數億年的適者生存和自然選擇,人體對微生物已經形成非常成熟的防禦機制。
微生物進入人體後,都會遇到非特異性免疫和特異性免疫兩道防禦機制。不管你是細菌、還是病毒、還是螺旋體、或是新出現的病原體,就是這兩道防禦機制在其作用,疫苗也是如此。如果活疫苗導致人體感染,那就是防禦機制沒防住;如果疫苗導致了發熱、過敏等反應,那就是防禦機制不合理或反應過度。
所以,疫苗的安全性風險被限定在【已知的疾病表現】以及【已知的免疫反應】,化學藥那種急慢性毒性反應或是致癌致畸效應,從醫學原理上講不會發生在疫苗上,實際也沒有在疫苗臨牀試驗或上市應用中被觀察到。
也就是説,疫苗對於人體來説是天然物,即便是針對新病原體的疫苗,本質上也沒有逃出天然物的範疇,人體對新疫苗有怎樣的不良反應大致是可以預期的(定性),只是各種不良反應的發生率(定量)需要通過人體臨牀試驗來大致確定。
以上就是陶醫生對疫苗安全性的深層次理解,跳出了化學藥安全性評估的框架,但沒有經過同行評議,算一個可以自圓其説的假説吧。
疫苗的非傳統安全性
關於疫苗安全性,還有一種非傳統的擔心。所謂傳統擔心,就是疫苗接種後有直接有哪些不良反應,不考慮疫苗與其他因素相互作用的影響。然而,有一種叫做抗體依賴疾病增強(ADE)的效應,是值得疫苗安全性研究重視的。
ADE效應是説:疫苗接種或感染後產生的抗體,本來預防感染的,但在某種情況下(抗體濃度不太低也不太高)反而會增強感染。也就是説,疫苗接種後沒有直接的不良反應,但如果感染了病原體,反而會加重病情,這就是非傳統的擔心。
4月初,紐約長島北岸醫院重症監護室的周秋萍主任接受了白巖松的採訪,周主任提到紐約有很多年輕人感染入院是病情輕微,但在12-24小時後病情迅速惡化,有些人不得不上呼吸機,還有多器官功能衰竭。有網友認為,這種年輕人病情迅速加重的機制,非常像ADE效應,但前提是此前有過隱性或輕微感染,患者體內有抗體才可能有這種效應。
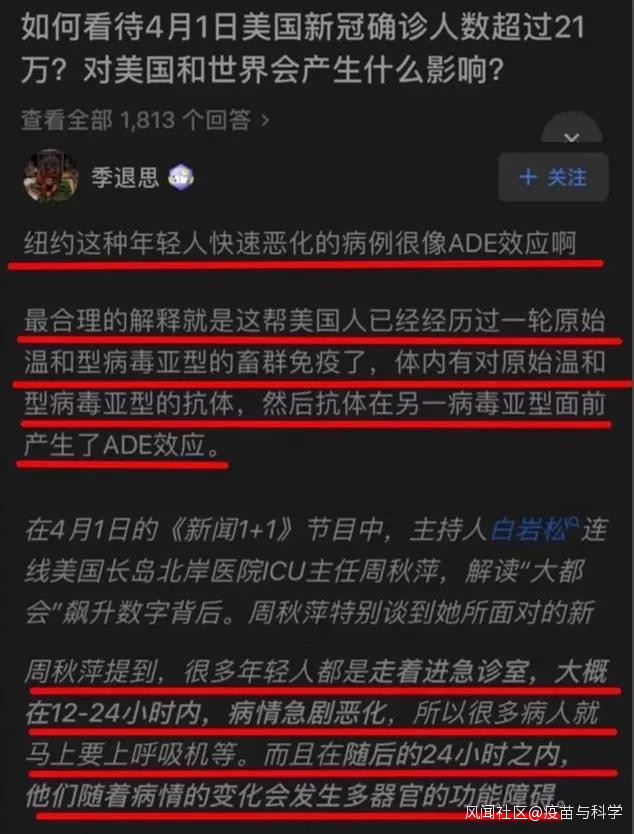
不過,即便紐約有些年輕人病情迅速惡化是真的,那也需要看到底年輕患者中迅速惡化的比例是多少?患者血液中是否已經存在病毒抗體?是否有其他的機制(比如免疫風暴)去解釋?總之,陶醫生認為可以懷疑存在ADE效應,但達不到質疑的程度。
ADE效應在之前的SARS冠狀病毒的體外/動物研究中已有存在跡象,這次2019冠狀病毒中同樣存在ADE效應也不奇怪。但需要知道,ADE效應在真實人體上是否存在?如果存在,程度如何?是否需要在疫苗劑量設計時考慮產生高濃度抗體,避開可引發ADE效應的中濃度?
總之,ADE效應值得疫苗研發時關注,但也不要誇大其發生率和嚴重程度,讓證據來説話吧。據我瞭解到的一些信息,我國在某2019冠病疫苗的動物試驗過程中,沒有觀察到ADE效應,算是一個好消息吧。