中國團隊回應瑞德西韋中美結論迥異:美方改過標準_風聞
心之龙城飞将-2020-04-30 14:43
來源:澎湃新聞網
3人蔘與1評論
中國團隊針對瑞德西韋治療新冠肺炎重症患者的臨牀試驗報告發表,得出的結論與美國機構披露的結論差異較大。
北京時間4月29日晚,國際知名醫學期刊《柳葉刀》網站發佈由中國團隊進行的新冠肺炎抗病毒藥物瑞德西韋臨牀試驗結果。研究結果顯示,未觀察到瑞德西韋聯合標準療法與標準療法相比有統計學意義上顯著的臨牀獲益。
負責這項研究的中日友好醫院和首都醫科大學的曹彬教授介紹説:“本試驗發現,儘管瑞德西韋安全、耐受性好,但與安慰劑相比並沒有顯著的益處。”
這與美方研究機構披露的信息迥異。
同一天,瑞德西韋的研發藥企美國吉利德科學公司(Gilead Sciences, Inc.)也發佈聲明稱,美國國家過敏和傳染病研究所(NIAID)對瑞德西韋的研究,取得了積極的數據,“我們瞭解到,該試驗已經達到了主要終點,NIAID將在即將舉行的通報會上提供詳細信息。”
美國國家過敏和傳染病研究所是美國衞生及公共服務部所屬之國家衞生院(NIH)下轄的27個研究所與中心之一單位。
針對中美臨牀試驗得出結論差異較大的疑問,瑞德西韋中國臨牀試驗負責人曹彬教授回應澎湃新聞記者稱:“這是兩項不同的研究,評價標準不一樣。”
曹彬教授向澎湃新聞記者舉例稱,假設一個人身高1.75米,另一個人身高1.7499米,可以得出第一個人更高的結論嗎?如果標準精確到1毫米,那第一個人就更高,如果1毫米忽略不計,那就兩個人一樣高。原因還是因為評價終點不一樣。
“一開始我們想象瑞德西韋是清華北大的苗子,但是實際上他上不了,家長對他要求太高了。”曹彬説。
據瞭解,此次中國團隊進行的這項研究,是首個評估了靜脈注射瑞德西韋對新冠肺炎成人重症住院患者有效性的隨機、雙盲、安慰劑對照臨牀試驗。試驗於湖北武漢的10家醫院進行。研究在未達到預定的樣本量的情況下終止。
4月29日晚,曹彬在接受澎湃新聞(www.thepaper.cn)採訪時曾表示,王辰院士全程指導參與了這項試驗設計與進行,試驗設計非常完善、在研究過程中執行了最嚴格的標準、實驗結果可信度也是最高的。
英國愛丁堡大學的John Norrie教授(未參與該研究)在《柳葉刀》同期發表的述評文章中評價到:“這項研究設計合理,是一項雙盲、安慰劑對照、多中心隨機試驗,並且實施良好,具有較高的方案依從性,且極少失訪。”
中美試驗方案差異,曹彬:美國NIH一開始用的標準和我們是一樣的,它後來改了
中美的臨牀試驗方案具體有何不同?
據第一財經日報報道,美國NIH和中國發表在《柳葉刀》的研究與設計均為雙盲安慰劑對照臨牀(RCT),用藥方案相同。“但是客觀講,中國瑞德西韋研究設計更加嚴格,科學性更強。”曹彬教授告訴第一財經記者。從主要終點來看,美國NIH設計的指標為臨牀恢復時間,中國則是設計了基於6分量表的臨牀改善時間。“NIH的恢復定義比較寬泛,包括住院,但不需要氧療、出院(但可能仍有活動受限、需要吸氧),相當於我們的1-2級+回家吸氧。”曹彬教授表示。
中國科學報此前的一篇報道也提到,中國瑞德西韋重症臨牀試驗入組率低與試驗設計對患者入組條件嚴苛有關——兩項臨牀試驗分別要求患者在疾病確診8天內和12天內沒有接受過其他治療。
對於這一設計,曹彬曾在公開場合多次表示,中國的兩項瑞德西韋臨牀研究與美國NIH、WHO的試驗設計相比,最大的差別就是在治療窗口期方面用了非常嚴格的標準,而之所以這樣設計,是因為他們發現在12天之內藥物介入對於治療新冠肺炎效果顯著。
“美國NIH一開始用的標準和我們是一樣的,它後來改了。”曹彬對澎湃新聞記者説。
澎湃新聞記者尚未聯繫到美國NIH方面置評。
“瑞德西韋有效嗎?行,他能上大學,但上不了一本”
根據中國團隊發表在《柳葉刀》上的論文,從2020年2月6日到2020年3月12日,237例經實驗室確診的COVID-19患者被隨機分組,158例瑞德西韋組;79例安慰劑組,對照組中的一名患者在接受任何研究治療前退出,因此未被納入意向治療分析。
研究結果顯示,與安慰劑對照組相比,未觀察到瑞德西韋可以加快住院COVID-19患者的病情恢復或降低死亡率。此外,病毒學方面,與安慰劑對照組相比,未觀察到瑞德西韋可更快降低上、下呼吸道標本中的病毒載量。今後的研究需要確定瑞德西韋在更早期、更高劑量或與其他抗病毒藥或SARS-CoV-2保護性抗體聯合治療重症患者是否有效。
就在《柳葉刀》發表瑞德西韋中國臨牀數據的同一天,吉利德科學公司向外釋放積極信號,公佈了兩個好消息。
一是來自美國國立衞生研究院(NIH)的臨牀試驗已經達到主要終點,並且數據積極;二是公佈了吉利德開放標籤的三期臨牀試驗,試驗顯示接受瑞德西韋5天療程的患者與接受10天瑞德西韋療程的患者的臨牀改善相似,其中超過一半的患者達到臨牀痊癒。
對於中美研究結論的差異,曹彬表示,主要是因為評價終點的不一樣。
“同樣的高考分,你能上二本,上不了清華北大,標準不同。你説瑞德西韋有效嗎,行,他能上大學,那也算是個好孩子,但是他上不了一本,就這麼點事。”曹彬對澎湃新聞記者舉了個例子,“一開始我們想象瑞德西韋是清華北大的苗子,但是實際上他上不了,家長對他要求太高了。”
目前,新冠肺炎還沒有被證實有效的特效藥。
瑞德西韋曾被認為是對抗新冠病毒的最有希望的藥物,由總部位於美國加利福尼亞州的吉利德科學研發。瑞德西韋已經在治療非典(SARS)和中東呼吸綜合徵(MERS)的治療上顯示出了一些希望,這兩種疾病都是由冠狀病毒引起。
——————————————————————————
瑞德西韋真成特效藥了!死裏逃生的美國新冠患者,靠得卻不只是神藥2020年04月30日 11:53:37來源:冰汝看美國
54人蔘與22評論網傳很久的新冠特效藥瑞德西韋今天終於被官方“蓋章”認證了。美國國立衞生研究院過敏與傳染病研究所所長福奇親自在白宮宣佈:在經過臨牀試驗後,瑞德西韋在減少患者康復時間上有顯著效果,但是對於降低死亡率收效甚微。福奇説,使用了瑞德西韋的病人康復時間從15天縮短到了11天,提升了31%。
《紐約時報》報道説,美國食品與藥品監督局FDA可能很快宣佈,緊急授權使用瑞德西韋治療新冠。
死裏逃生的新冠病人
今天要跟大家分享的這個故事,是一位參與了瑞德西韋臨牀試驗的新冠患者,他叫貝洛(Jim Bello), 49歲,是一位律師,同時還是一名運動員。

貝洛一家五口:妻子和三個孩子
貝洛至今都並不知道在瑞德西韋的臨牀試驗中,他是屬於真正服用了瑞德西韋的實驗組還是沒有服用有效藥物的安慰組。
但在呼吸機上的32天,貝洛走了一趟鬼門關,除了各種“神藥”,他還依靠了先進的醫療器械維持生命。最終究竟是什麼讓他死裏逃生?先讓我從兩個月前講起。
呼吸機上的生死32天
3月7日,貝洛在新罕布什爾州的盧恩山遠足,他的家人在那裏有一處公寓,而他也會不定期的在那兒滑雪,回來之後,他就被高燒擊倒了。
在連續幾天的發燒之後,他的咳嗽越來越嚴重,同時胸部也感到呼吸緊張。等到了3月13日,當他因嚴重呼吸困難到波士頓醫院就診時,醫生立即判定他得上呼吸機。
當時貝洛問自己的妻子説:“如果我死了呢?”在向她保證自己會努力活下來後,她回憶道:“當時,他對我眨眼的方式與我們初次見面時,完全一樣。”

當晚貝洛就被轉院到麻省總醫院(Mass General),成為首位插管的冠狀病毒患者。他的首診醫師庫里爾博士説,他的病情看起來並不複雜並且盡在掌控之中。
與很多新冠患者一樣,貝洛受到ARDS(急性呼吸窘迫綜合徵)困擾:他的肺部已經全部發炎並且充滿液體,而血液中的攜帶氧氣的微小氣囊變成了無效的“小氣球”。
呼吸機可對供氧量精準把控並持續調整:氧流量,通氣頻率,通氣量與通氣壓力。醫生的工作則是給予足夠的正壓來保持氣道開放,同時確保壓力不會過大致使肺部過度膨脹產生進一步損傷。
已經被插管的患者則會被深度麻醉,以確保他們不會主動呼吸,而是由呼吸機來接管。
這是我見過最糟糕的胸片
貝洛在麻省總醫院的第一天時,一切都很樂觀,呼吸機的氧氣佔比為65%,低於他插管前所需的氧氣量。等到第二天時,氧氣佔比進一步降低至35%。這是一個好兆頭,因為最低設置為21%,相當於室內空氣中氧氣的佔比。
“他實際上似乎正在好轉,”肺部和重症監護醫師庫里爾説。但是隨後他的病情莫名其妙地惡化了,呼吸機所提供的氧氣被加大到最大值100%…
在胸部拍片檢查中,他的肺部看起來和旁邊的骨頭一樣白,整個肺部已經沒有了含氣的地方(肺內實變之後含氣量減少,密度增高,顏色變白),他的醫生庫里爾(Paul Currier)説:“這是我見過最糟糕的胸部拍片”。
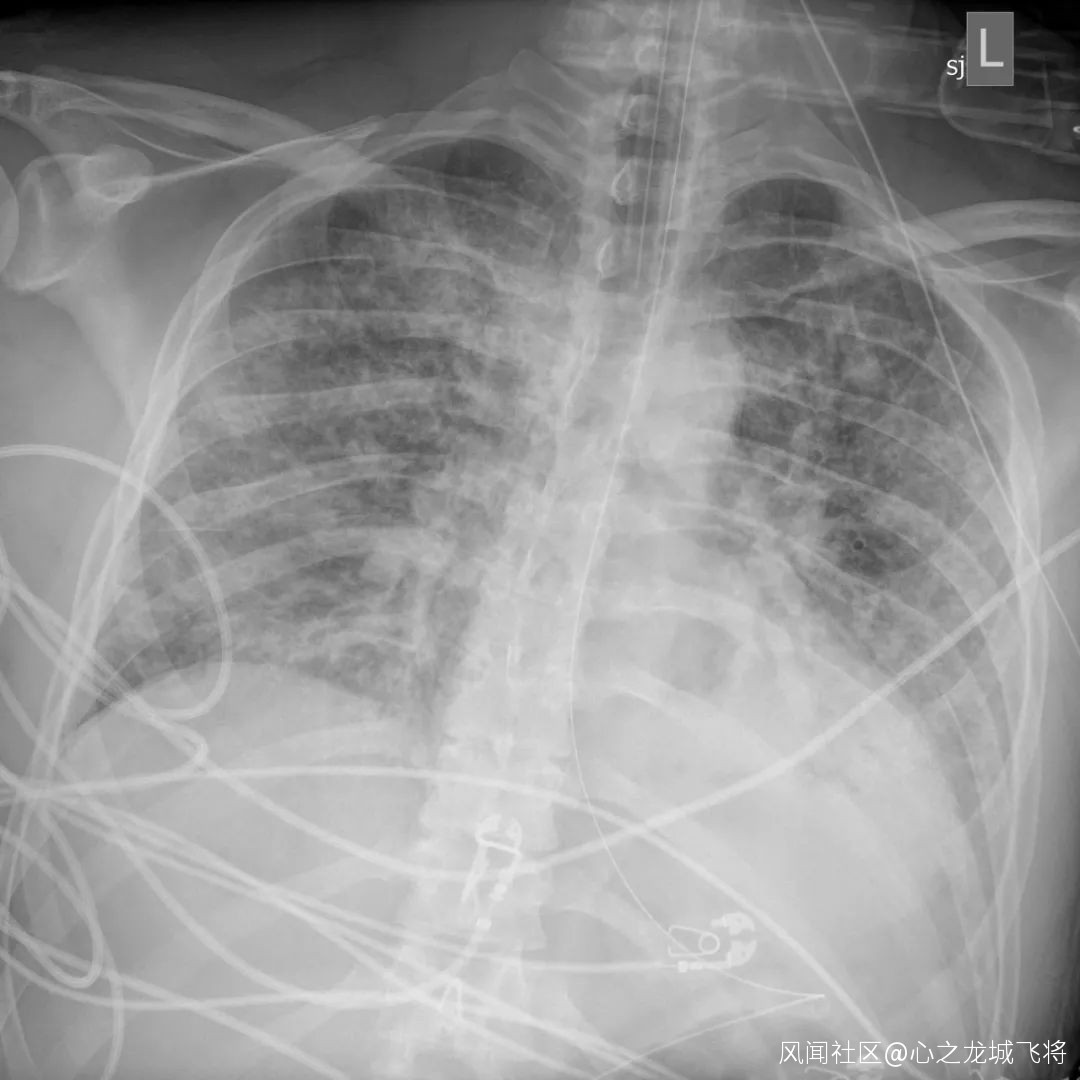
3月14日,貝洛的第一張肺部X光,
肺部充滿液體和炎性細胞
貝洛躺在重症監護室,雖然已經處於深度鎮靜和藥物麻痹的狀態,若有細微觸碰造成他身體有移動,都會造成他的血液氧氣水平降到危險線以下。醫生們擔心他心跳驟停,並且他們清楚這一旦發生,他們就無法再復甦他了。
醫生們已經嘗試了一切方法來救助,包括使用尚在實驗中的藥物,還有一種通過機器壓迫他的腹腔,以改善他的通氣,以及最先進的生命維持機。醫療團隊甚至考慮採取“孤注一擲”的方式,但是這種方式會讓他斷氧30秒鐘,而這半分鐘就足以讓他喪命。後來這種方法真的用上了。
用醫療小組主治醫師Yuval Raz的話來説:“即使我們想盡一切辦法來救他,但是任何的嘗試都可能會殺了他。”
使用“神藥” 但效果未知
18日凌晨2點左右,貝洛的血氧突然驟降到危險級別,令當時整個的醫療團隊驚慌失措。他們立即嘗試了一種新的動作:他們小心地在腹部按摩,以最大程度地降低心臟對肺部的壓力,從而減輕呼吸道壓力。
瑞德西韋目前的藥效還有待判定
醫生已經開始使用藥物進行治療:包括特朗普總統所提倡的抗瘧疾藥物羥氯喹,但由於這個藥對肝臟的影響被停用。
另外,貝洛不放棄任何一線希望,因此他參加了瑞德西韋的臨牀試驗,成為了一隻小白鼠。但是這一切嘗試沒有任何效果,貝洛命懸一線。醫生最終覺得采用最後一項選擇:“換血”。(ECMO體外膜肺氧合)
依靠ECMO續命
一個8人醫療小組將大管子插入貝洛的脖子和腿上,然後另一端連接到專用的心肺旁路機。**ECMO將血液從患者體內吸出,通過充氧器輸送血液,然後將其泵回體內。**但ECMO專家必須不斷確保通過機器循環的血量不能太低或太高,以免患者積水過多,血管也不會萎縮。
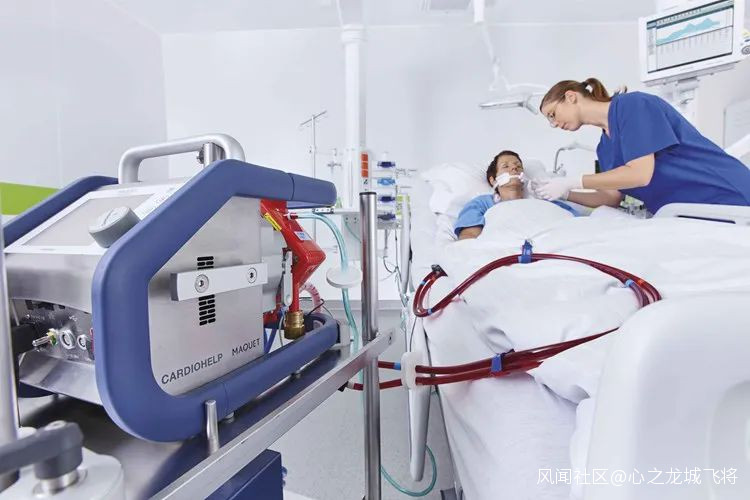
ECOM-圖中非本人
麻省總醫院ECMO部的醫學總監拉茲醫生説:“ ECMO不是一種良性的療法。即使取得好結果,也會造成很多的風險。這些風險包括可能的出血併發症和中風。ECMO無法解決任何問題,但是他可以讓你活着。”
貝洛的肺部非常僵硬,以至於他的“肺順應性”(衡量肺臟彈性的指標)只有個位數。健康人中,肺順應性通常在100以上,而在嚴重呼吸衰竭的人中大約為30。他的肺只能應付勺子大小體積的呼吸。拉茲醫生説,血液開始從試管周圍滲出,因此稀釋劑被停止了。
雖然醫生已經放出了大絕招,但是貝洛胸片越來越糟。他第一次拍的胸片雖然顯示出明顯的積液和炎症,但還可以看出肺臟影像,3月18日,胸片所見惡化,但肺的輪廓仍然可見。到3月20日時,他的肺部表現基本上就是我們所説的“大白肺”(完全實變,肺影全部變白)
家人籤“生死令”
與所有新冠病人的家人一樣,貝洛的妻子Kim承受着巨大的壓力和煎熬。她辭掉自己的兼職銷售工作,每天通過連線來了解丈夫的最新病情,同時還要照顧三個孩子:13歲的哈德利(Hadley)和11歲的雙胞胎萊利與泰勒。她和大兒子哈德利也出現了諸如胸悶等輕微症狀,但是醫生認為沒有必要對他們進行冠狀病毒測試。

貝洛的妻子Kim
到了3月27日,也就是貝洛上ECMO的第9天,情況依然沒有任何改善。 魯賓大夫給Kim打電話解釋情況的嚴重性:如果貝洛進入心臟驟停狀態,醫生們認為心肺復甦意義不大,貝羅女士同意不做心肺復甦操作。
Kim含着淚懇求魯賓醫生不要放棄。魯賓向她保證,他們會繼續努力,但是,她説:“説實話,我們所有的評估都是他可能會死掉。”
迴光返照
第二天早晨,3月28日,醫療隊拔掉了貝洛麻醉藥物,看他是否可以用較少的藥物來治療。奇蹟發生了,護士發現“他醒了,你可以看到他正在睜開眼睛。”當對病人做提示時,他握住護士的手,對她提的問題作出肢體的回答。當護士説他們要調整他的位置時,他豎起大拇指。
在麻醉藥停止使用幾個小時之後,護士將貝洛獨自一人留在病房裏,而她們從外面監視着他。當時他的身體緩慢移動,但這種運動增加了他的血管壓力。他的情況非常不穩定,無法承受這樣的舉動。之後他的血氧水平開始暴跌。
護士沃克爾與呼吸科醫師Texeira立即穿着防護裝備衝了進去。沃克爾回憶道:“我們救了他,這是一個意志堅強的人,但是他的肺很糟糕,我們無法讓他醒着。目前我們必須重新使他麻醉,這才能從根本上維持他的生命。”
醫生最後選擇在ECMO上插入另一根管子來排出更多的液體,但這種做法會短暫地暫停通過機器輸入氧氣。重症監護的醫師魯賓説:“他是如此脆弱,以至於我們覺得,如果暫停ECMO30秒鐘,他就會死掉。”
生離死別的“最後一次”探望
輪班結束後,沃克爾護士説:“我一直都在哭,我感到無法挽救這個人的絕望超出了我所能理解的範圍。”

平日裏看起來可愛的走廊門
魯賓博士給Kim打電話,建議Kim當天晚上來醫院探望丈夫,這或許是她最後一次見到自己愛人。醫院的走廊令人毛骨悚然,Kim穿上防護裝備,走進他的房間。
她來到貝洛的病牀前,告訴他 :“家人有多需要他,他必須與之抗爭,他不能離開我們。”本來見面只允許15分鐘,但最終她與丈夫一起待了三個多小時。
奇蹟出現
第二天,貝洛還活着。更好的消息是,在三天後,胸片顯示他的左肺炎症減少。
4月4日,在貝洛躺在ECMO上的第17天,呼吸治療師託德·莫佛(Todd Mover)建議他準備好離開機器。第二天,貝洛就摘掉了ECMO的管子。但是依然需要呼吸機來支持,不過呼吸機所提供的氧氣含量也開始逐漸降低,同時醫生開始減少麻醉劑與鎮靜藥物。
幾天後,一個里程碑出現了,在沃克爾護士與Kim 視頻時,她看到丈夫可以踢腿了。她哭了:“我愛你,請給我一個吻,”貝洛因為麻藥而昏昏欲睡,同時嘴裏插着呼吸管,不過他還是微微動了動手,送給妻子一個飛吻。

全家人視頻連線
一週後,在一次全家人的視頻聊天裏,貝洛的孩子説:“嗨,爸爸,是哈德利和泰勒。我們好想你。萊利也和我們一起使用視頻。我們只想説繼續戰鬥,你會沒事的,我們都很愛你。”貝洛因為呼吸管而無法説話,但抬起頭,短暫睜開眼睛,略微搖動手。Kim回覆他三個字:“Love,Love,Love”
即使貝洛情況有所好轉,但醫生們仍然不確定他是否能夠挺過這一關。通常情況下,使用呼吸機的時間越長,人存活的幾率就越低,極少有患者在長期插管後會康復。醫生也不確定任何藥物是否有效。
走出至暗時刻
4月14日,貝洛從呼吸機上斷開,並開始了32天以來自己的第一次呼吸。這次,貝洛從醫院撥通視頻電話,他看到妻子將孩子們圍在了一起。他低聲説了一個月以來給家人的第一句話:“I Love You !”。
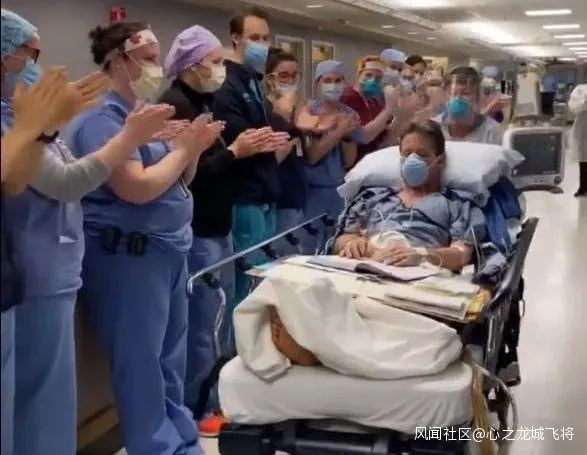
當貝洛離開重症監護室時,所有的醫務人員走到常規樓層,在醫院走廊裏排成一排,為他鼓掌。貝洛感動的説,自己願意成為醫護人員們的律師。他説:“由於你們,我今天還活着。”
如今貝洛已經能夠吃飯和走路了,他為妻子感到驕傲,並渴望與家人在一起。很快貝洛就出院回家了。

ECMO是美國最昂貴,需要最多人力和物力來維持治療的儀器,涉及到了充足的血源供應,藥物,專業醫療人員來操作設備。即使在美國,也並非所有醫院都有ECMO,全美6000多家醫院,只有264家醫院可以操作ECMO.
在其他國家,也給重症患者使用了ECMO. 包括來自武漢的初步數據顯示,11.5%的新冠患者需要ECMO,而最後使用ECMO的患者六個人中只有一個倖存。另一項研究顯示,迄今為止全球275名接受了ECMO的患者中,大部分人還在靠ECMO維持生命,只有28%的人恢復並且出院。
除了ECMO,庫里爾醫生説,如果説貝洛的妻子那個晚上來醫院探視,對貝洛的病情起到了幫助,他一點都不會驚訝。他説:“她在牀邊呆了三個小時,這是最黑暗的時刻,你不能低估這樣的變化有多大。”
貝洛非常幸運,揀了一條命回來。特效藥,呼吸機,ECMO不知道是哪個環節把他從死神手上奪回人間。也許,這一次是愛戰勝了病毒?