每年折磨100萬中國人的白色瘟疫,終於可以把你關進牢籠了!(上)_風聞
疫苗与科学-疫苗与科学官方账号-2020-06-22 19:15
1936年10月,一代文豪魯迅先生,因身染白色瘟疫和常年吸煙,病逝於上海。
魯迅先生小説《藥》裏的華小拴,也是因為白色瘟疫而吃了革命者夏瑜的人血饅頭,但最終逃不過一死。華家和夏家都失去了兒子,這是華夏民族在那個時代悲慘命運的縮影。
百年後的今天,當人類因為COVID-19疫情而焦頭爛額時,白色瘟疫仍然沒有放下它的屠刀。它潛伏在我們每個人周圍,嘴角帶着冷笑,時不時地揮舞它的爪子和鐮刀,收割一條又一條鮮活的生命。
 患者往往身體消瘦、常有低熱、面色蒼白……白色瘟疫因此得名,略帶詩意但又有點恐怖,它就是結核病。
患者往往身體消瘦、常有低熱、面色蒼白……白色瘟疫因此得名,略帶詩意但又有點恐怖,它就是結核病。
結核病可以追溯到公元2400年前,在埃及木乃伊的脊柱組織中存在確鑿的結核侵蝕病變證據。
中國雖然在這次戰COVID-19疫行動中表現極為出色,但在古老的結核病面前,我們暫時還不能交出滿意的答卷。
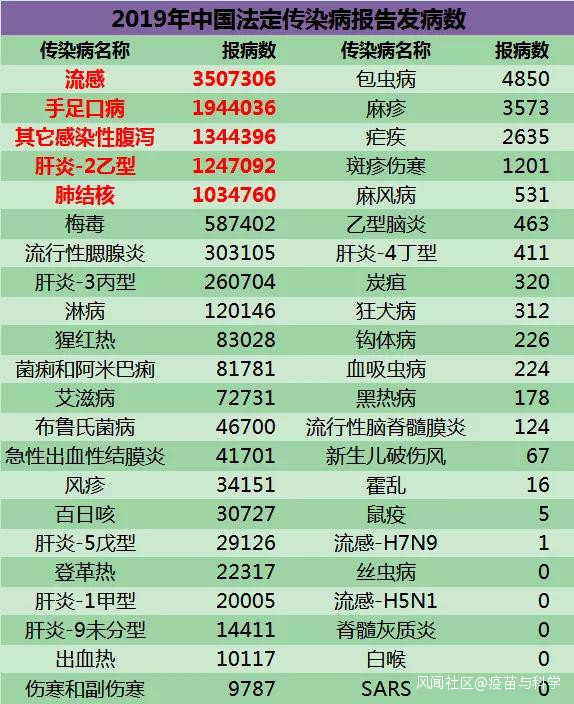
從2010年到2019年的10年間,我國每年的肺結核(大約佔全部結核病的80%)報告發病數從139萬緩慢下降到103萬(剔除轉診重複報告等因素,2019年全年報病78萬例)。在我國44個法定報告傳染病中,報病數超過100萬的只有5個,其餘4個是350萬的流感、194萬的手足口病、134萬的其他感染性腹瀉和125萬的乙肝。
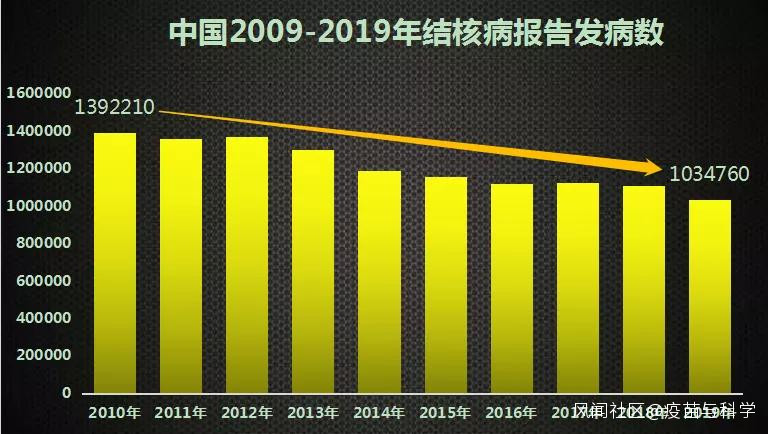
 以上兩圖均為月報病數直接累計結果,未修正
以上兩圖均為月報病數直接累計結果,未修正
雖然10年來我國的肺結核報病數下降了1/3,但這種百萬級的報病數,依然在無情地昭示了一個事實:我們的結核病防控措施還存在很大的漏洞。
全球範圍內,情況也不比中國好多少。
目前,結核病位列全球十大死因之一,是傳染病中的頭號殺手。1993年,世界衞生組織宣佈結核病為全球健康緊急事件。據世界衞生組織估算,全球有結核感染者17億;2018年全球新發結核病人1000萬,死亡人數150萬。我國結核分枝桿菌感染人數約3.5億,也就是説我們身邊有1/4的人感染了結核桿菌。
 在人羣集聚的場所,結核病引起爆發時常發生,特別是在學校中的爆發,往往引發公眾的恐慌,而且學生都接種過卡介苗,這種爆發還會引起公眾對疫苗效果的懷疑。
在人羣集聚的場所,結核病引起爆發時常發生,特別是在學校中的爆發,往往引發公眾的恐慌,而且學生都接種過卡介苗,這種爆發還會引起公眾對疫苗效果的懷疑。
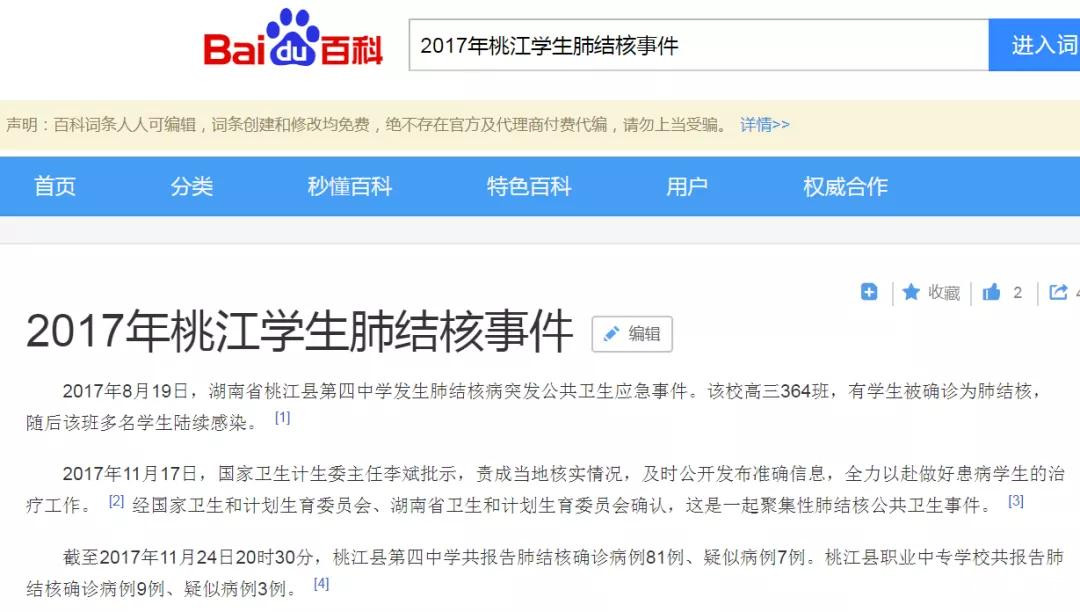
2017年,網絡上爆出湖南桃江第四中學高三爆發結核病,構成突發公共衞生事件,還上了百度百科。國家衞健委主任李斌責成當地調查,最終確診81例、疑似7例,很多高三學生為此錯過高考,很多官員被撤職。
 此類學校聚集性結核病事件經常發生,只是規模沒桃江事件那麼大,網絡上較少報導,但對這些聚集性事件的研究一刻也沒有停止過。上海2011年~2015年就報告了8起學校聚集性疫情,共確診肺結核患者96例,分佈在5所大學和1所中學裏,其中1所大學連續發生了3起聚集性疫情。
此類學校聚集性結核病事件經常發生,只是規模沒桃江事件那麼大,網絡上較少報導,但對這些聚集性事件的研究一刻也沒有停止過。上海2011年~2015年就報告了8起學校聚集性疫情,共確診肺結核患者96例,分佈在5所大學和1所中學裏,其中1所大學連續發生了3起聚集性疫情。
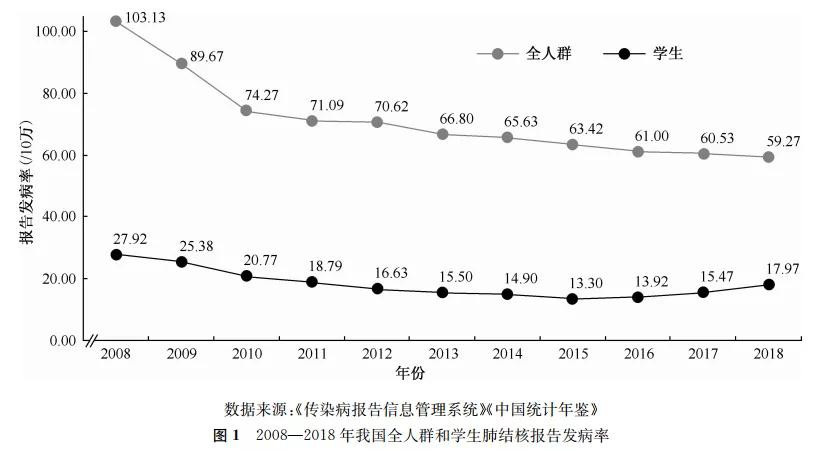
 2008~2018年,我國結核病報告發病率總體呈下降趨勢,從103/10萬降至59/10萬。然而,學生的報告發病率卻先降後升,從28/10萬降至2015年最低的13/10萬,之後緩慢爬升,2018年到了18/10萬。可見,學生羣體的結核病控制不能放鬆。
2008~2018年,我國結核病報告發病率總體呈下降趨勢,從103/10萬降至59/10萬。然而,學生的報告發病率卻先降後升,從28/10萬降至2015年最低的13/10萬,之後緩慢爬升,2018年到了18/10萬。可見,學生羣體的結核病控制不能放鬆。
 與全人羣相比,學生的結核病發病率比較低。學生結核病患者在全部患者中佔比5%,農牧民患者比例高達65%,家務及待業人員佔比12%。但是,學校是人羣密集場所,一旦發病而未及時隔離,就會出現聚集性疫情被媒體曝光,甚至還會構成突發公共衞生事件。
與全人羣相比,學生的結核病發病率比較低。學生結核病患者在全部患者中佔比5%,農牧民患者比例高達65%,家務及待業人員佔比12%。但是,學校是人羣密集場所,一旦發病而未及時隔離,就會出現聚集性疫情被媒體曝光,甚至還會構成突發公共衞生事件。
我們不禁要問:有了疫苗、抗生素和抗寄生蟲藥,絕大多數傳染病都已經被控制在極低或較低的感染水平,為何就是不能將古老的結核病趕出歷史舞台?
那是因為結核病的預防和治療都面臨重大難題。
先説預防。
首先是疫苗不給力。
每個新生兒出生後都要接種乙肝疫苗和卡介苗,乙肝疫苗可以近乎完美地預防乙肝病毒感染,保護率可以達到95%以上。我國一直頭頂乙肝大國的帽子,但只要堅持接種乙肝疫苗,再過20年左右,我國幾乎就可以宣佈摘帽了。
卡介苗則是用來預防結核病的,但其效果不敢恭維。在結核病防治策略中,最不起眼的就是接種卡介苗了。目前認為,卡介苗無法預防結核感染,但可以預防感染後發生兩種嚴重的併發症,所以卡介苗仍然需要及時接種,但不像其他疫苗那樣在疾病控制措施中具有決定性作用。
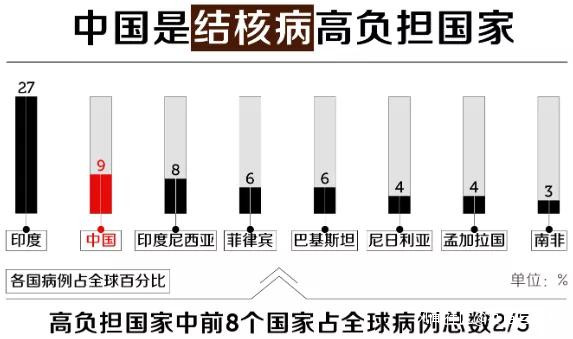
我國給兒童免費接種卡介苗的歷史,可以追溯到上世紀50年代,曾經最多每人接種3劑,現在規定只接種1劑。然而,我國現在每年百萬級別的報病數,顯然證明了卡介苗預防結核病聊勝於無的尷尬現實。我國仍然是全球八個結核病負擔最嚴重的國家之一。
 正因為如此,雖然有了卡介苗,但中國的疾病預防控制體系設置中,還是專門設立了結核病防治科/所,單獨對結核病進行管理。很多人對艾滋病的恐懼遠甚於對結核病,然而艾滋病在疾控系統中往往只是專病管理,並非單病管理,通常還和梅毒、尖鋭濕疣等性病一起管理。
正因為如此,雖然有了卡介苗,但中國的疾病預防控制體系設置中,還是專門設立了結核病防治科/所,單獨對結核病進行管理。很多人對艾滋病的恐懼遠甚於對結核病,然而艾滋病在疾控系統中往往只是專病管理,並非單病管理,通常還和梅毒、尖鋭濕疣等性病一起管理。
其次是隔離措施難開展。
這次COVID-19疫情中,隨着科學家對病毒研究的不斷深入,我們越來越覺得這個病毒太狡猾了:潛伏期長、無症狀感染、最厲害的是潛伏期內就有傳染性。
結核桿菌也像COVID-19一樣通過呼吸道傳播,一般認為其傳染性遠沒有COVID-19那麼強,但結核桿菌在與人類相愛相殺千百年的過程中,已經煉出獨門秘籍:超長潛伏期,甚至終身潛伏。
結核潛伏感染者平時就像正常人一樣,誰也不知道自己是不是潛伏感染者,即便平時的胸部X光或CT也無法發現。他們一旦發病出現咳嗽,只會認為是普通感冒,直到久咳不愈或者咳血癥狀才會被自己或醫生懷疑是結核。從發病到被確診結核病的過程中,最多有可能感染10~15人。
潛伏感染者何時、因何種原因發病,目前還無法預測,但其一生髮病風險為5%~10%,堪比隨機炸彈。
現在的難題就是找到需要隔離的對象。如果能知道誰是潛伏感染者,就可以對其進行預防性治療,清除體內的結核桿菌,就相當於消除了傳染源,這才能實現對結核傳播的有效控制。
限於技術的侷限性,以前我們很難從茫茫人海中精準地發現潛伏感染者,現在一種準確率達到90%的篩查方法,即將成為結核潛伏感染的剋星,讓人類在與結核病的千年大戰中取得重大突破。此處先按下不表,後文細説。
再談治療。
從國家法定報告傳染病來看,肺結核只排在了5個百萬級別傳染病的末位,然而與其他4個傳染病不一樣的是:肺結核對患者健康損害極大,而且一旦確診,通常要至少堅持隔離治療6個月,而且必須每天聯合使用幾種抗結核藥物。
6個月裏每天吃一大把藥,這可不是一件簡單的事。很多人無法做到不厭其煩地每天吃藥,有時藥物不良反應會讓治療不得不中止。如果中途停藥,結核桿菌還會發生耐藥,再治療就更難了。
 目前,抗結核藥分為一線藥物和二線藥物。一線藥代表有異煙肼、利福平、乙胺丁醇等,二線藥代表有對氨水楊酸、乙硫異煙胺、捲曲黴素等。一線藥通常效果好,不良反應小,所以首選;如果對結核桿菌對一線藥耐藥,或者不良反應太大,才改用二線藥。
目前,抗結核藥分為一線藥物和二線藥物。一線藥代表有異煙肼、利福平、乙胺丁醇等,二線藥代表有對氨水楊酸、乙硫異煙胺、捲曲黴素等。一線藥通常效果好,不良反應小,所以首選;如果對結核桿菌對一線藥耐藥,或者不良反應太大,才改用二線藥。
如果初次發病,通常可以選擇用兩種一線藥,服藥6-9個月,嚴重的需要三聯甚至四聯用藥;還有一種傳統療法,服藥週期長達18~24個月。可以説,結核桿菌堪稱是世界上最難對付的細菌。
結核桿菌極端頑強的原因之一是:它在病灶內呈現4種不同的狀態。有的生機勃勃,有的走走看看,有的暫時冬眠,有的則不吃不喝完全休眠。一種藥物往往無法殺死所有狀態的結核桿菌,所以需要聯合用藥,而且對於冬眠和休眠的結核桿菌,必須長期用藥才能殺滅。
結核桿菌耐藥,也是一個重大問題。這裏就不多介紹了,只要知道一點:結核桿菌耐藥的速度,快於人類開發抗結核藥的速度,如果不預防而只是治療,那麼遲早有一天人類將陷入無藥可用的危險境地。
所以,結核病存在預防和治療上的雙重困難,如果能做好預防,那麼治療的壓力會大大緩解。
最好的預防,還是要靠疫苗,徹底不得病才是王道。然而,就目前的結核疫苗研究進展來看,陶醫生估計10~20年內都難以有理想的疫苗問世,這條路是遠水解不了近渴。
次好的預防,是早發現+早治療,目前全球結核病防控的重點即在於此。
2014年世界衞生組織全球終止結核策略目標提出:到2035年結核發病率和死亡率與2015年比分別下降90%和95%,發病率降至10/10萬以下。其中一個重要策略就是要逐步消除大量存在的結核潛伏感染者,對後者開展系統性篩查和預防性干預。
 為了遏制這種每年報病百萬級別的傳染病,國務院於2017年2月出台了《“十三五”全國結核病防治規劃》;同年6月,教育部也印發了《學校結核病防控工作規範》;2019年5月,衞健委又聯合發改委、教委等7部門再次出台了《遏制結核病行動計劃(2019—2022年)》。
為了遏制這種每年報病百萬級別的傳染病,國務院於2017年2月出台了《“十三五”全國結核病防治規劃》;同年6月,教育部也印發了《學校結核病防控工作規範》;2019年5月,衞健委又聯合發改委、教委等7部門再次出台了《遏制結核病行動計劃(2019—2022年)》。
如此密集的結核病控制文件出台,説明要實現【健康中國2030】裏的【消除一批重大疾病危害】目標,結核病發病率必須再大幅度下降,中國必須摘除全球結核病高負擔國家的帽子。
然而,如前所述,我國結核潛伏感染者基數龐大、分佈廣泛,一方面他們會隨機爆炸成為患者,直接增加發病率;另一方面,他們發病後有傳染性,但以咳嗽等非特殊症狀為主,很容易傳染給其他人,又增加了結核潛伏感染者的數量。
在這次COVID-19疫情中,武漢在15天內用核酸技術篩查了990萬人,幾乎把所有武漢人都查了一遍,沒有發現新患者,但發現了300名無症狀攜帶者。
這個結果相當於把武漢幾乎所有潛伏感染者都找了出來,並進行隔離觀察,徹底杜絕了市內的傳染,這是一個讓武漢徹底解放、讓所有中國人放心的結果,花費近9億元,值麼?
值!核酸篩查技術,非常強悍!
 那麼,有沒有把結核潛伏感染者都篩出來的屠龍技麼?
那麼,有沒有把結核潛伏感染者都篩出來的屠龍技麼?