他們檢查了14.3萬人,發現很多人都在走向癌症,癌症的這個進程很重要!_風聞
推医汇-汇聚健康行业资讯,推动学术交流。2021-04-19 12:37
據浙醫在線報道,2020年浙江省為50-74週歲重點人羣提供結直腸癌篩查服務,包括問卷風險評估和便潛血試驗,以及結腸鏡檢查14.3萬人,結果查出:
▶ 結直腸癌1423例,檢出率為1.0%,
▶ “進展期”腺瘤性腸息肉14352例,檢出率為10.1%,
▶ “非進展期”腺瘤性腸息肉25618例,檢出率為18.0%。
▶ 總體人羣陽性率為19.35%。①
從“息肉”到“腸癌”要5-15年,
及時阻止病變很重要!
腸息肉有很多類型,其中,腺瘤性息肉是公認的癌前病變②,尤其是直徑大於2cm的③,癌變的機會較高。
因為95%以上的結腸癌來自結腸腺瘤,一般從息肉到癌變,平均要5~15年。②④在這階段,通過腸鏡進行息肉切除,能大大降低腸癌的發生。
而以上14.3萬人中,進展期腺瘤的檢出率為10.1%,非進展期腺瘤檢出率為18.0%,也算是及時發現並制止了癌症之路。
而選擇50-74歲篩查,正是因為發現這個年齡開始腸癌高發。確實很多人如果不查一下,可能真沒什麼症狀和感覺。
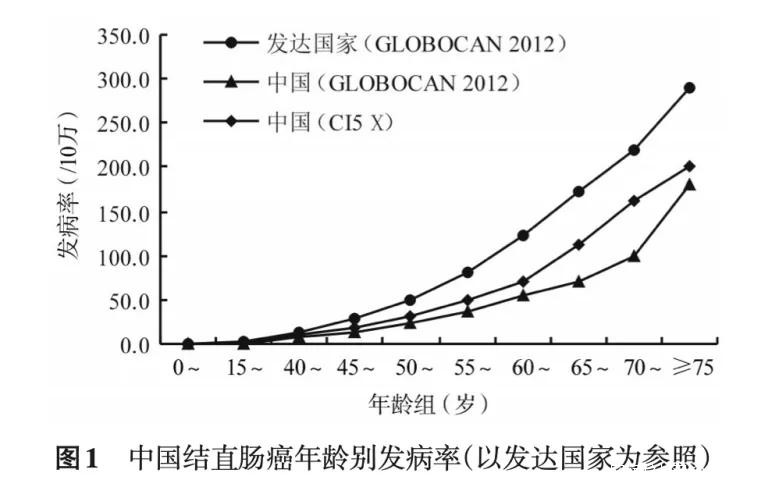 圖自中國人羣結直腸癌疾病負擔分析⑤
圖自中國人羣結直腸癌疾病負擔分析⑤
其實,癌症並不是一下子出現的,它是一個緩慢的過程。如果在癌前病變就能止步,那麼癌症也就很難發生。
除了腸癌,這些癌症的發展進程、信號和篩查要了解!
很多癌症都有“發展進程期”,
及時篩查阻止癌症發生!
1. 慢性萎縮性胃炎→胃癌
胃癌發展有一個大致的過程:
正常胃黏膜→慢性淺表性胃炎→慢性萎縮性胃炎→腸化生、異型增生→胃癌⑥

慢性萎縮性胃炎可能屬於癌前病變或癌前狀態,癌變的風險相對增高;當胃黏膜出現上皮不典型增生、腸上皮化生(胃黏膜被腸型黏膜替代),可能是癌前病變的表現。⑦
慢性萎縮性胃炎通過胃鏡及黏膜活檢可以確診,只要在慢性期及時接受正規治療,通常不會癌變。
症狀:慢性萎縮性胃炎臨牀多為上腹痛、腹脹、腹部不適、食慾不振等。⑦
檢查:推薦淺表性胃炎每3年查一次胃鏡,慢性萎縮性胃炎每1~2年查一次胃鏡,並積極治療。檢測幽門螺桿菌,視情況進行規範的抗幽門螺桿菌治療。
2. 肺結節:不典型腺瘤樣增生→肺癌
肺結節中的不典型腺瘤樣增生屬於癌前病變。其中,結節越大,惡性的可能性也越大。
根據臨牀對上千例的肺部孤立性結節觀察發現:
肺部結節直徑小於0.5釐米,惡性的可能性很小,大約在1%以內;
0.5~1釐米時,惡性可能性為6%~28%;
直徑>2釐米的肺結節惡性概率達到64%~82%;
直徑>3釐米的肺結節,90%~95%為惡性。⑧
症狀:胸痛、咳嗽咳痰氣喘症狀、痰中帶血甚至大咯血。⑨
檢查:年齡40歲以上,至少合併以下1個危險因素:主動或被動吸煙、有職業暴露史、有慢性阻塞性肺疾病等,要去做一次低劑量螺旋CT篩查早期肺癌。⑩
3. 乳腺非典型增生→乳腺癌
乳腺癌發展要經過:
正常乳腺導管內增生→非典型增生→原位癌→浸潤性癌
乳腺非典型增生可能是乳腺癌的癌前病變。單純的乳腺增生症並不發生癌變,如果導管上皮高度增生及非典型增生則可能為癌前病變。
一般將乳腺組織非典型增生、導管內乳頭狀瘤及乳腺囊性增生視為乳腺癌的癌前病變。⑪
檢查:女性定期乳腺自查很重要,普通人35週歲以下的女性主要使用超聲檢查進行體檢;45-55歲圍絕經期的女性最好每年做一次鉬靶檢查。如發現有癌前病變,建議遵醫囑複查並看是否需要手術。⑪
3. 肝硬化→肝癌
肝癌發生存在一個三部曲:
肝炎→肝硬化→肝癌④
如果有乙肝病史伴肝硬化基礎,則是肝癌的高危人羣,如伴有影像學發現可疑佔位或甲胎蛋白升高,則可能是出現癌變。
症狀:沒理由地疲倦乏力;莫名出現消瘦;消化道症狀:曖氣、消化不良、噁心、腹瀉、食慾減退、腹脹等;發熱:中低度發熱,一般持續3~5天;出血傾向:牙齦出血、皮下淤斑等出血傾向;胸悶咳嗽;肝區疼痛。⑬
檢查:乙肝肝硬化的病人,最好每三個月~半年體檢一次,主要查肝臟B超和甲胎蛋白。
4. 宮頸上皮內瘤樣病變→宮頸癌
宮頸上皮細胞在HPV持續感染後,可從發生非典型增生再轉變為癌變,這個時間可長達10年或更長時間。⑭
其中,宮頸上皮內瘤樣病變也就是常説的宮頸癌前病變,分為一、二、三級別,級別越高越容易癌變,而級別越低越好治療。
症狀:性交、婦科檢查後有少量陰道出血的現象就是接觸性出血,有可能是宮頸癌前病變及宮頸癌的症狀。此外,也要注意陰道排出異常分泌物、下腹部或陰部或盆部疼痛、尿頻尿急尿血、下肢浮腫等情況。⑮
檢查:有性生活的女性應做次TCT及HPV檢測。⑮如有異常,則需要進行陰道鏡檢查或活檢。
6. 交界痣→黑色素瘤
交界痣多長在手掌、足蹠、外陰部等易摩擦部位,與其他痣相比癌變可能性高。
一旦發現痣的形狀不規則,邊界模糊,顏色深淺不一,出現暈開或者體積慢慢增大,皮膚出現輕微隆起或變厚時,就要及時就診。⑯