消除肺結核:我國肺結核防控的現狀與挑戰_風聞
海国图智研究院-海国图智研究院官方账号-海国图智研究院,新型、独立的国际关系社会智库2021-04-30 12:52

每年3月24日是世界防治結核病日。根據世界衞生組織的統計,2019年,全球新增肺結核病例約1000萬,中國新增肺結核病例83.3萬,佔全球總數的8.4%。儘管自上世紀90年代以來,我國在肺結核防控方面取得了一定成就,每年新增確診人數持續下降,但仍然是世界上30個肺結核高負擔國家之一。
當前,消除肺結核已經被列入聯合國2030可持續發展目標之一。2014和2015年,世衞組織所有成員國都一致同意,將採取行動,共同實現這一目標。那麼,我國肺結核防控的現狀究竟如何?我國離消除肺結核還有多遠?防控的挑戰有哪些?
一、我國肺結核現狀
過去30年以來,我國在肺結核防治上取得了一定成就。從下圖一中可以看出,從2000年至2019年,我國每年肺結核發病人數呈下降趨勢。據世衞組織數據,從2010年至2019年,我國肺結核發病率下降了24%。同時,如下圖二所示,我國肺結核死亡人數在這20年間也逐年減少,從2000年的12萬人,下降到2019年的約3萬人。能取得這樣的成績,與我國肺結核治療覆蓋面廣有關。2019年,我國已經實現了肺結核87%治療覆蓋率,94%治療成功率。這個數字在全球30個肺結核高負擔國家中名列前茅。
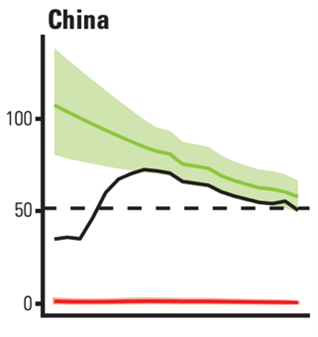
圖一:中國2000-2019年肺結核每100000估計發病率
圖片描述:綠線代表肺結核發病率,紅線代表艾滋病/肺結核發病率,黑線代表實際報告的新增或復發病例
圖片來源:世界衞生組織
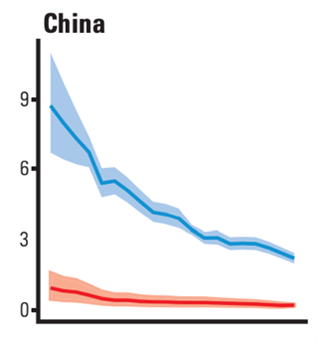
圖二:中國2000-2019年肺結核每100000人死亡率
圖片描述:藍線代表肺結核死亡率,紅線代表艾滋病/肺結核死亡率
圖片來源:世界衞生組織
然而,在耐多藥結核方面治療方面,仍有很大的差距。我國耐多藥結核患者佔全球耐多藥結核總數的14%,位居全球第二。儘管在2017-2019年間,我國接受耐多藥結核治療人數的增長數量僅次於印度位居全球第二。然而,根據世衞組織的數據,中國和印度佔到了全球耐多藥結核治療差距(treatment gap)的41%。據世衞組織的估計,2019年中國大約新增49000-83000耐多藥結核患者,然而只有18246人得到了實驗室確診,只有13525人開始了二線藥物治療。同時,我國耐多藥結核的治療成功率也低於全球平均水平。截止2017年,全球耐多藥結核治療平均成功率已達到57%,而我國只有52%。同時,我國在耐多藥結核治療過程中的失去跟進率(Lost to follow up)也位居全球第二,高達29%。
二、面臨的挑戰
基於目前的現狀,要全面消除肺結核,所面臨的挑戰仍有很多。肺結核,特別是耐多藥結核多發生於我國農村地區,然而農村地區醫療基礎條件較差。我國農村的很多鄉鎮衞生所都缺少專業的肺結核檢測設備,醫護人員也缺乏專業的診斷與治療能力。很多肺結核患者往往會被當作普通感冒或咳嗽處理。同時,很多農村患者經濟基礎較差,無法負擔高昂的檢查治療費用。根據世衞組織的計算,我國的醫療覆蓋指數在30個肺結核高負擔國家中遙遙領先,有79分,已基本接近歐美高收入國家的水平。然而,我國卻有20%的人口正承受着災難性健康支出,即家庭健康支出超過家庭總收入的10%。值得注意的是,根據聯合國可持續發展目標,2020年全球要實現肺結核家庭災難性醫療支出的基本清零。同時,如下圖三所示,從2000-2017年,我國人均健康支出正呈快速增長態勢。然而,耐多藥結核治療費用高,約為普通肺結核的100倍,治療週期長,通常需要2-3年。並且,我國目前很多耐多藥結核的檢測、診斷、治療並沒有納入醫保,因此,很多農村患者無法承擔如此高昂的醫療費用。因病致貧從而導致治療中斷的情況,在我國農村非常常見,這也可以部分解釋我國耐多藥結核治療失去跟進率高的原因。
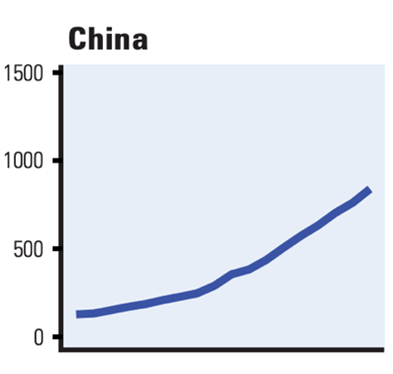
圖三:中國2000-2017年人均醫療支出
(單位:國際元,PPP)
圖片來源:世界衞生組織
我國肺結核防治所面臨的第二大挑戰就是項目經費投入不足。從全球範圍內來看,儘管從2006年以來,結核病防控、診斷和治療投入的資金翻了一翻,但離所需的資金需求仍相差甚遠。在我國,肺結核項目所需的資金主要都來自國內。2020年肺結核國內資金投入為8.84億美元,國際援助資金為35萬美元。但據世衞組織統計,仍有高達1.09億美元的經費缺口。值得注意的是,這1.09億美元全部都只適用於耐多藥結核。換句話説,就是我國耐多藥結核防治的經費缺口高達1.09億美元,並且這個數字在全球各國耐多藥結核經費缺口中排名第一。世衞組織還指出,在全球範圍內,到2022年,耐多藥結核所需的經費將會是2020年的3倍。
第三大挑戰就是我國肺結核監測系統不完善。對肺結核,特別是耐多藥結核有持續性的監測系統是確保有效治療,縮小治療差距的關鍵。目前,世衞組織推薦的對耐藥結核最有效的監測方式是對所有肺結核確診病例進行常規的藥物敏感性測試,從而獲得患者耐藥模式的連續信息,進而獲得一段時間內準確的趨勢,建立起一個持續性的監測系統。當前,世界公認最有效的對福利平的耐藥檢測方式是分子診斷技術(Xpert MTB/RIF testing)。該方式可以在兩個小時之內就出結果,且精確度高。然而,該檢測技術價格昂貴,因此我國目前主流的檢測技術依舊是傳統的檢測方式,需要2個月才能得到結果,且精確度較低。因此,由於無法開展大範圍、快速、準確的檢測,我國目前對耐藥結核的監測方式依舊是傳統的階段性問卷調查的方式。儘管階段性調查的方式也可以獲得關於疾病的大體信息,然而這種方式邊際誤差較大,並且由於是隨機抽樣,因此抽樣時的誤差也會影響數據的準確性。當前,世界主要發達國家如美國、加拿大和澳大利亞,甚至很多同為肺結核高負擔的國家如俄羅斯、越南和緬甸都已經開始啓用分子診斷技術實現了對肺結核患者大範圍的福利平耐藥檢測,從而構建起了一個連續的監測系統。
三、總結
過去30年以來,我國在肺結核防控上取得了發病率和死亡率雙下降的成就,治療覆蓋面以及成功率都達到了國際領先水平。然而,在耐多藥結核方面我國依舊面臨着不小的挑戰。耐多藥結核治療費用高、經費投入不足、監測系統不完善、檢測方法落後以及檢測率低都是阻礙我國消滅肺結核,尤其是耐多藥結核的挑戰。
為能夠實現聯合國2030可持續發展目標,我國應完善醫保體系,特別是針對農村地區的大病醫保,解決肺結核家庭因病致貧的問題。同時我國應加強國際合作,不僅是經費支持,也包括學習交流先進的診斷治療技術,特別是耐多藥結核的檢測。自上世紀90年代至2010年,我國之所以能在肺結核防控上取得一定的成就,其中一個重要原因就是在世界銀行和世衞組織的援助下,採取並推廣了國際先進的DOTS療法。2009年起,我國與蓋茨基金會合作,在浙江、吉林和寧夏三省開展了耐多藥結核的防治工作。該項目不僅為我國帶來上文所述的國際先進的檢測方法,還創新了醫療支付模式,減少了患者的自付比例。當前,我國肺結核經費基本全部來自國內,且還有11%的經費缺口。因此,我國應積極探索國際交流與合作,學習國際先進的檢測治療技術,從而構建起持續性的監測系統。
參考資料
【1】World Health Organization https://apps.who.int/iris/bitstream/handle/10665/336069/9789240013131-eng.pdf
【2】World Health Organization https://cdn.who.int/media/docs/default-source/hq-tuberculosis/global-tuberculosis-report-2020/country-profile-2020-finale0393ed2f22a44bc8a6da606fb46df72.pdf?sfvrsn=b4137a1c_0
【3】Tang, S. and Squire, S. What lessons can be drawn from tuberculosis (TB) Control in China in the 1990s?: An analysis from a health system perspective
【4】中央人民政府。http://www.gov.cn/gzdt/2011-03/22/content_1829415.htm
【5】World Health Organization https://apps.who.int/iris/bitstream/handle/10665/174897/9789241549134_eng.pdf
【6】中國日報。https://cn.chinadaily.com.cn/a/201911/20/WS5dd4fb17a31099ab995ed117.html