上了熱搜的腦膠質瘤危害到底有多大 聽聽神經外科於耀宇主任怎麼説_風聞
生活漫谈-2022-03-17 11:43
人生無常,“睡着睡着”竟被查出患上了惡性腫瘤。
近日,河南31歲的吳女士(化名)過了陽曆年就開始嗜睡,斷斷續續地持續了20多天。一開始家人以為是帶孩子太累了需要休息,讓人沒想到的是,大年初二她醒後開始説胡話。又過了幾天,竟不認識人了,出現了嚴重的意識障礙。當地醫院檢查顯示,她顱內長了膠質瘤。吳女士也因嗜睡20余天後,智商低如幼女而登上了熱搜榜。而造成這一切的“罪魁禍首”——腦膠質瘤,也成了時下社會熱議的焦點。
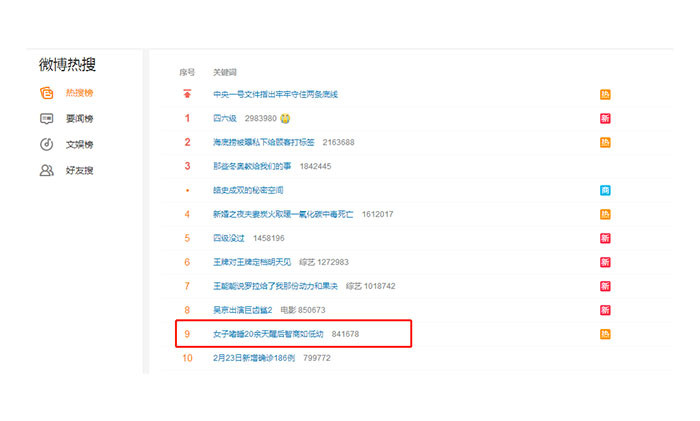
▲ 因膠質瘤竄上熱搜榜
上海藍十字腦科醫院神經外科學術副院長兼6A病區主任於耀宇指出,腦膠質瘤往往惡性程度較高,一旦出現“蛛絲馬跡”,務必做到早發現、早診斷、早治療。
高復發 高致殘的“大腦殺手”
膠質瘤是來源於神經系統膠質細胞和神經元細胞腫瘤的統稱,約佔顱內腫瘤的40%-50%,是最常見的原發性顱內腫瘤,也是顱內最常見的惡性腫瘤,屬於神經外科治療中最棘手的難治性腫瘤之一。於耀宇主任談到。
臨牀上,一般採用世界衞生組織(WHO)制定的分級系統,將膠質瘤化分為Ⅰ-Ⅳ四個等級。低級別膠質瘤(Ⅰ、Ⅱ級)在得到規範合理的治療後,一般預後良好,患者可獲得較長的生存期;高級別膠質瘤(Ⅲ、Ⅳ級)則惡性程度較高,預後較差。其中,膠質母細胞瘤(GBM,WHO Ⅳ級)是原發性惡性中樞神經系統腫瘤中發病率最高的腫瘤,佔所有膠質瘤一半以上。
▲ 腫瘤呈侵襲性、浸潤性生長
由於腦膠質瘤具有侵襲性、浸潤性生長的特性,高級別膠質瘤與正常腦組織無明確邊界,難以大範圍徹底切除,殘留的腫瘤細胞成為日後復發的根源,因此腦膠質瘤具有高複發率、高致殘率的特徵,嚴重影響患者的生活質量和生存週期,堪稱“大腦殺手”。
警惕腦膠質瘤的“危險信號”
腦膠質瘤的症狀表現依其病理類型和所在部位有所差異,一般自出現症狀至就診多為數週至數月不等,少數患者可達數年之久。

“像吳女士這樣出現連續嗜睡,其後進一步發展為意識障礙,即是腦組織受腫瘤壓迫、浸潤、破壞所造成的局部神經功能損害症狀。”於耀宇主任解釋道,臨牀上,膠質瘤患者症狀主要有以下三大方面:
**一)顱內壓增高的症狀,表現為頭痛、嘔吐。**尤其值得注意的是,膠質瘤患者的嘔吐常不伴隨噁心,而是一種劇烈的、噴射狀嘔吐。
**二)不同功能區的腦組織受腫瘤壓迫侵犯,導致不同的神經功能障礙。**如認知障礙、性格改變、感覺缺陷、偏身麻木等。
**三)多數腦膠質瘤患者有癲癇發作表現。**依腫瘤位置不同,癲癇發作的部位也不一樣。
於主任還提醒,膠質瘤患者的症狀與腫瘤部位、惡性程度、生長速度及患者年齡有關。日常生活中,要留意腦膠質瘤的“危險信號”,若無明顯誘因出現進行性加重的頭痛、噴射狀嘔吐、癲癇發作、性格改變、認知障礙等情況時,哪怕症狀輕微,也應儘早就醫,進行CT或MRI影像學檢查,以排除罹患腦膠質瘤的可能性。
MDT多學科診治 不再“談瘤色變”
目前,腦膠質瘤的治療方面,倡導MDT多學科診治,神經外科、影像科、放射治療科、腫瘤科、病理科和康復科等多學科合作,遵循循證醫學原則,優化和規範治療方案,採取個體化綜合治療,以期達到最大治療效益,儘可能延長患者的無進展生存期(PFS) 和總生存期(OS),提高生存質量。

外科手術往往是膠質瘤治療的第一步。手術原則是在最大範圍安全切除(maximal safe resection)腫瘤的同時,保護神經功能區。以解除佔位徵象和緩解顱內高壓症狀;解除或緩解因腦膠質瘤引發的相關症狀;獲得病理組織和分子病理,明確診斷;降低腫瘤負荷,為後續綜合治療提供條件。
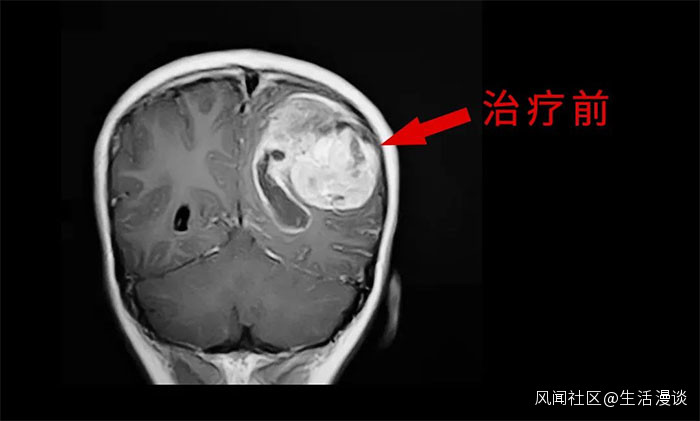
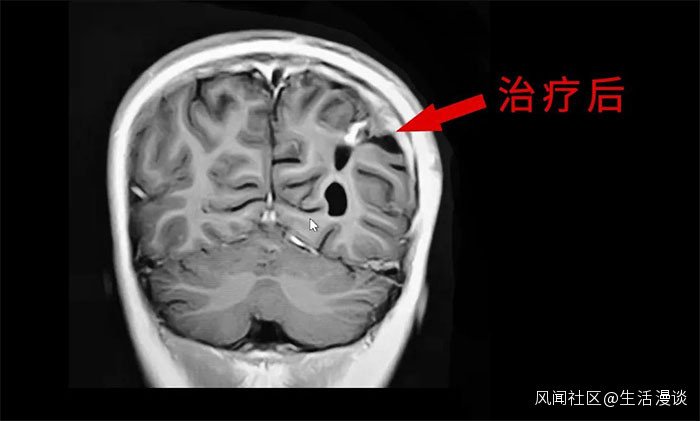
▲ MDT多學科診治顯現優勢
放、化療等亦是不可或缺的重要治療手段,高級別膠質瘤術後選擇標準同步放、化療可以取得顯著的生存獲益。
▲ 腦神經血管結構示意圖
於耀宇主任特別指出,隨着腦血管介入技術快速發展,腦膠質瘤術後超選介入化療聯合同步放療的效用正逐漸為大家所認識。超選介入化療,是利用微導管技術直接將藥物通過供血動脈,灌注到顱內腫瘤組織區域,避免了傳統口服或靜脈注射藥物,要經過全身代謝後才能到達腫瘤區域。可減輕全身毒性反應,延長化療藥在腫瘤內的滯留時間,更好地殺傷腫瘤細胞。
最後,於耀宇主任表示,膠質瘤固然兇險,但我們應當正確認識疾病,不盲目悲觀,更不應輕易放棄治療。隨着醫療技術水平和治療手段的不斷提高,膠質瘤患者在接受規範的治療後,延長生存期已成為可能,大可不必“談瘤色變”。