WHO更新COVID-19藥物治療指南_風聞
皮皮蟹的忧桑-2022-04-24 09:26
轉載自公眾號“華山感染”
概述
自2019年12月以來,新型冠狀病毒感染病例(COVID-19,簡稱新冠)已經波及到了全球各個國家,導致大量的感染病例、重症及死亡。在抗擊新冠疫情的漫長兩年中,病毒的突變從未停止,目前世界上主要的流行株已從2019年末發現的原始株,轉變為了2021年末發現的奧密克戎株(Omicron);同時至少有5000餘項新冠相關的臨牀試驗在全球各地開展,不斷有新藥研發上市。
為了適應不斷變化的疫情形勢,及時獲取、推廣最新的臨牀藥物試驗證據,世界衞生組織(World Health Organization,WHO)在2020年9月4日於BMJ雜誌首次發佈了COVID-19藥物治療的動態指南。本文對最新的第十版本(2022年4月22日版本)的指南內容進行了翻譯。指南及翻譯內容並非替代臨牀判斷或專家意見,而是為臨牀處理提供最新證據。本次指南薈萃了所有關鍵臨牀試驗證據和相關文獻,特別是WHO的SOLIDARITY研究。本次指南的修訂主要對奈瑪特韋/利托那韋及瑞德西韋的使用進行了更新。

主要內容
指南適用於所有確診為新冠的患者,推薦意見基於新冠感染的嚴重程度,將所有正在用於或曾用於新冠治療的藥物分為四類:強烈推薦、弱/特殊條件下推薦、弱/特殊條件下反對、強烈反對。
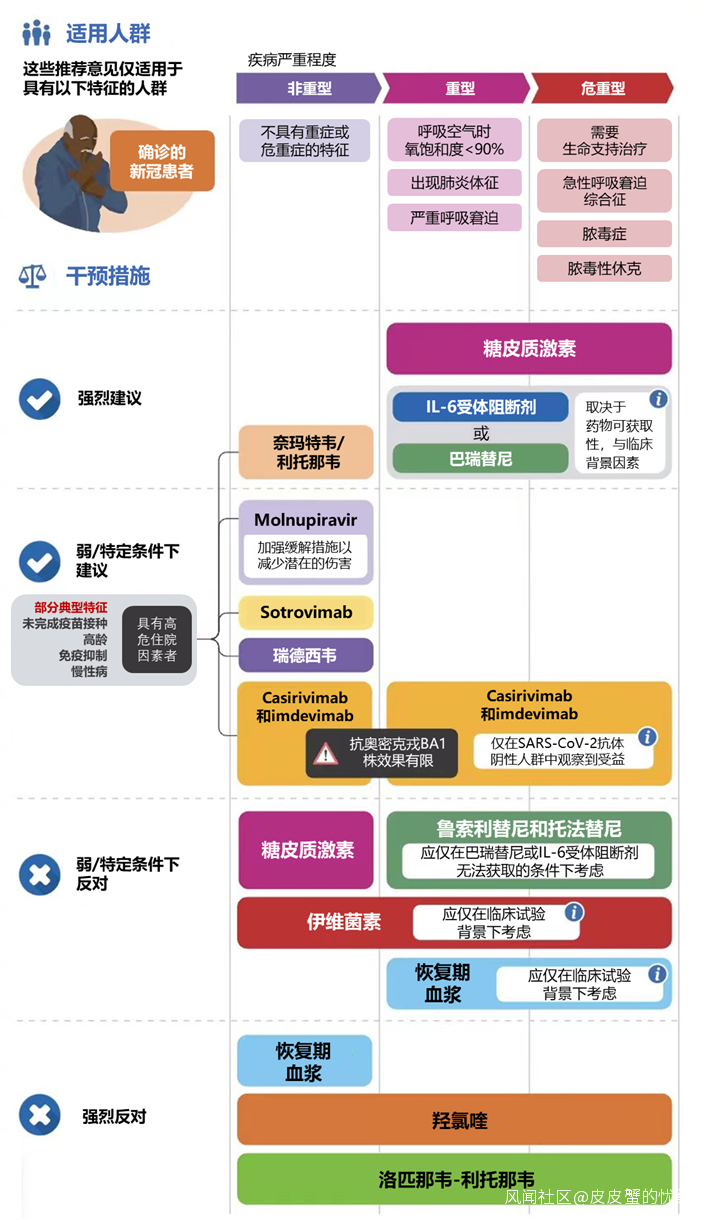
非重型covid-19患者:
對具有住院高危因素的患者:強烈推薦使用利托那韋片/奈瑪特韋片;弱推薦使用Molnupiravir、Sotrovimab、或瑞德西韋;
弱反對:系統性使用糖皮質激素;
強烈反對:恢復期血漿。
重型或危重型covid-19患者:
強烈建議:系統性使用糖皮質激素,聯用IL-6受體阻斷劑或巴瑞替尼。
弱反對:魯索利替尼和託法替尼。
弱反對:恢復期血漿(臨牀試驗除外)。
血清陰性COVID-19患者:
弱推薦:在能快速明確易感病毒基因型的前提下使用Casirivimab-Imdevimab。
所有COVID-19患者:
強烈反對:羥氯喹、洛匹那韋/利托那韋;
弱反對:伊維菌素(臨牀試驗除外)。
新冠病情程度分類
WHO指南對將確診的新冠感染分為非重型、重型及危重型三類:
新冠病情程度分類
非重型:不滿足重型或非重型的任何條件。
重型(滿足以下至少一項):
① 呼吸空氣時,氧飽和度<90%
② 出現肺炎體徵;
③ 出現嚴重的呼吸窘迫(成年人:使用呼吸機輔助通氣、無法説出完整句子、呼吸頻率>30次/分;兒童:嚴重的胸壁回縮、發出咕嚕聲、中心性紫紺,或出現其他危險徵象如無法吞嚥母乳、嗜睡、抽搐或意識水平下降)。
危重型(滿足以下至少一項):
① 任何需要生命支持治療的情況,如機械通氣、應用血管活性藥物等;
② 急性呼吸窘迫綜合徵;
③ 膿毒症;
④ 膿毒性休克;
抗病毒藥物
奈瑪特韋/利托那韋
奈瑪特韋是一種SARS冠狀病毒蛋白酶抑制劑,可阻斷病毒複製。奈瑪特韋與艾滋病病毒蛋白酶抑制劑利托那韋聯合口服,可增強其藥代動力學。奈瑪特韋在體外保留了對Omicron BA1變異的活性,但其耐藥風險仍不確定。
建議1:
對於住院風險高的非重型covid-19患者,我們建議使用奈瑪特韋/利托那韋治療(強烈推薦)。
建議2:
對於住院風險低的非重型covid-19患者,我們建議不要使用奈瑪特韋/利托那韋(弱/特殊條件下推薦)。
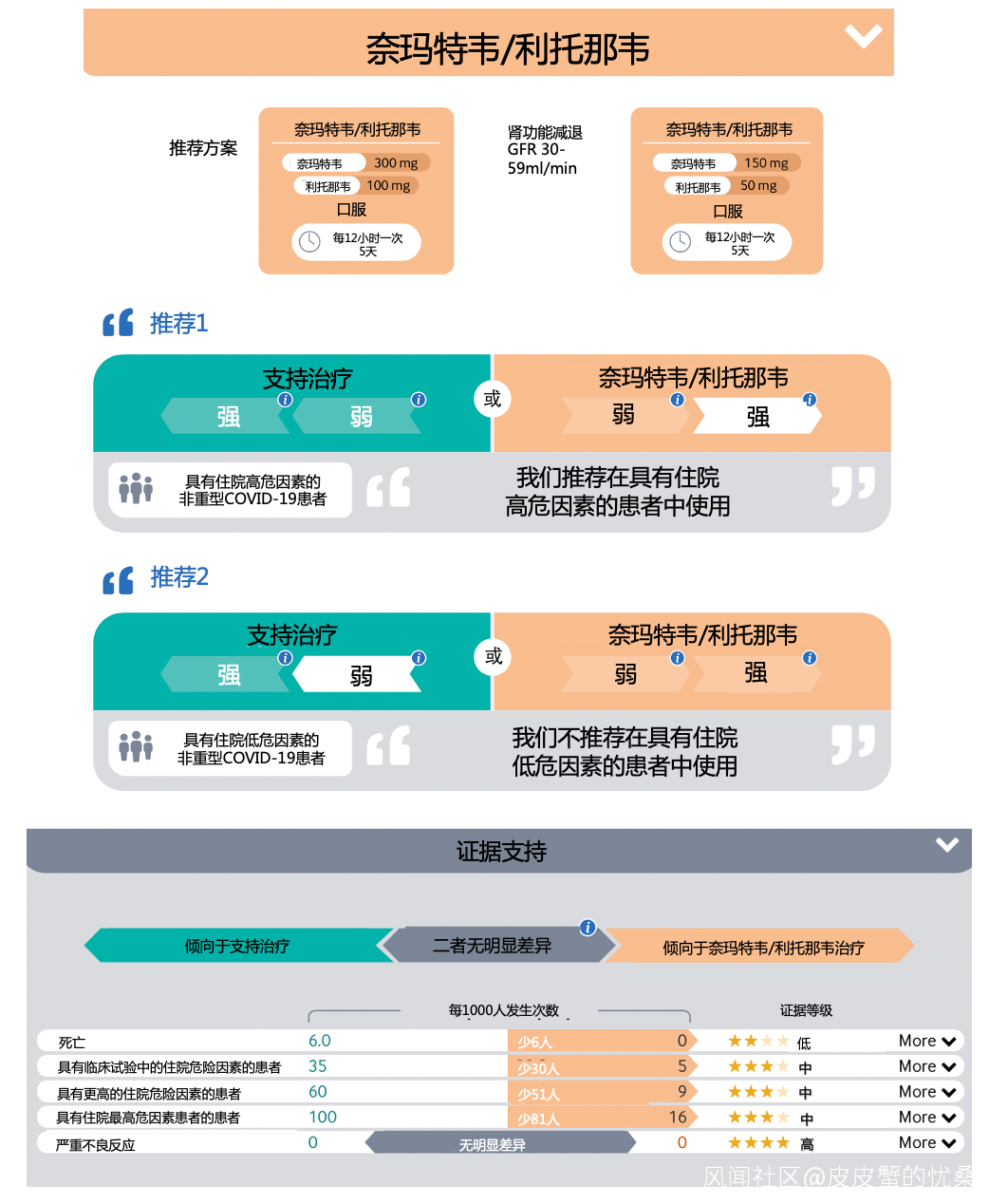
瑞德西韋
(更新9,2022年4月22日發佈,取代了之前的建議)
瑞德西韋是一種核苷類似物,與新型冠狀病毒聚合酶相互作用,在RNA基因組合成過程中引發延遲鏈終止。該藥物被用於治療新型冠狀病毒感染。基於來自包括7333名COVID-19患者的4個隨機對照試驗的數據,2020年11月20日WHO提出建議,無論疾病嚴重程度如何,都不對COVID-19患者使用瑞德西韋。在該指南的第10次修訂中,對非嚴重疾病患者使用瑞德西韋提出了新的建議。
建議1:
我們建議對非重型COVID-19患者使用瑞德西韋治療,對住院風險最高的患者有條件使用(弱/特殊條件下推薦)。
利與弊的平衡——在非重型的高危患者中,中等確定性證據表明瑞德西韋可能在很大程度上降低住院率,但對死亡率幾乎沒有影響。瑞德西韋對機械通氣和症狀消退時間的影響是非常不確定的。嚴重不良反應導致停藥的可能性較小。
適用性——只有一項試驗納入了兒童(12歲及以上),且人數較少;因此,這項建議是否適用於兒童仍不確定。在缺乏體重<40 kg、年齡≤12歲兒童的臨牀試驗數據的情況下,不建議在這些兒童中使用瑞德西韋。對孕婦或哺乳期婦女使用瑞德西韋的情況也存在不確定性。孕婦個人和醫療保健提供者應該在同時考慮藥物對母親和胎兒的潛在風險和獲益的情況下,共同做出是否用藥的決定。
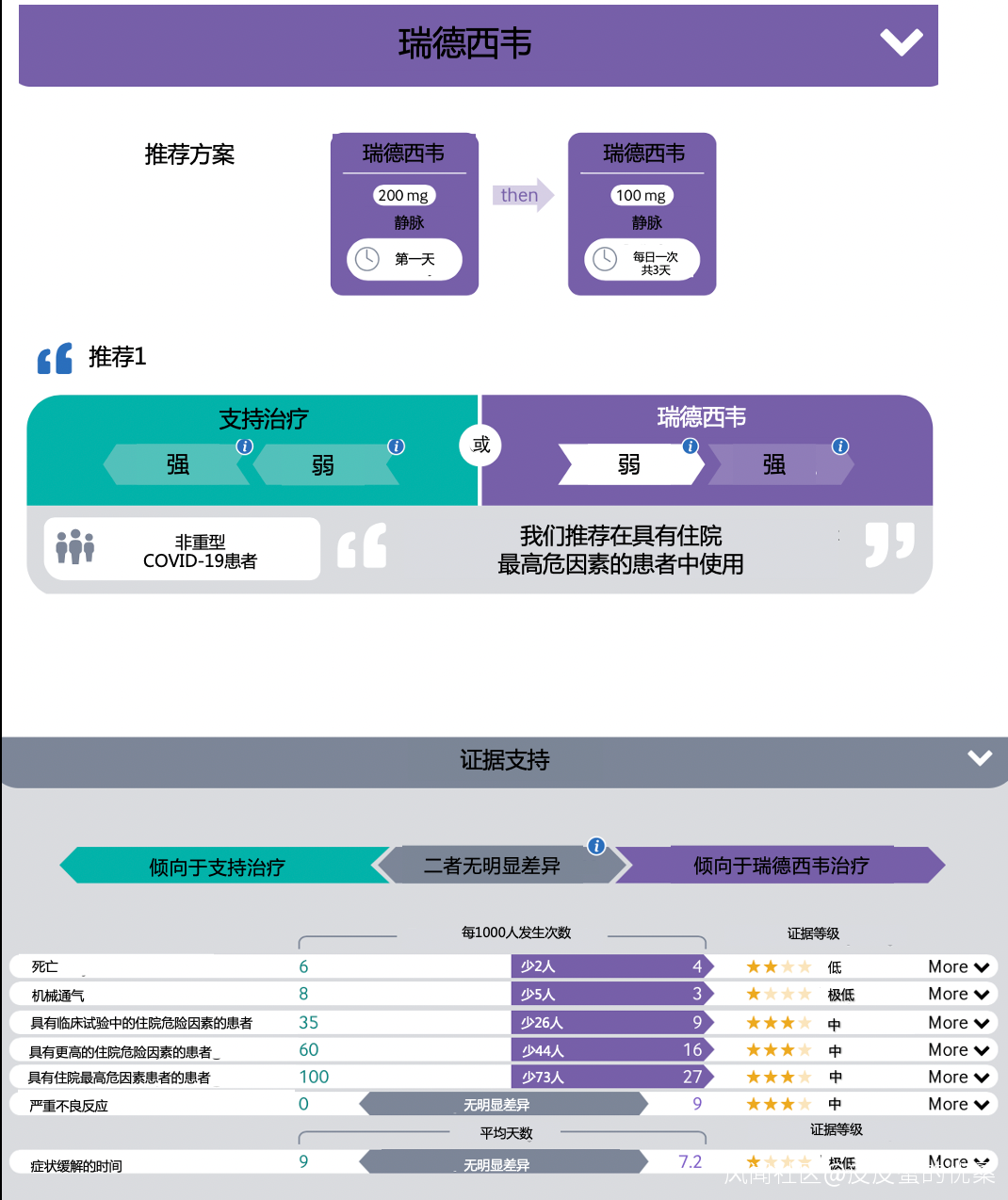
Molnupiravir
(更新8,2022年3月1日發佈)
Molnupiravir是一種口服抗病毒藥物。它被重新用作COVID-19的抗病毒藥物,因其可制新冠病毒的複製,其體外效力與瑞德西韋大致相似。根據倉鼠和人類細胞模型的研究,該藥物在體內對Alpha和Beta變異株,以及體外對Delta和Omicron變異株具有活性。體外和動物研究表明其有致癌的可能,但缺乏長期隨訪的數據證據。關於其他長期危害也存在不確定性,這種藥物對變異病毒的療效仍不確定。
建議:
我們建議對非重型COVID-19患者使用Molnupiravir治療,尤其對住院風險最高的患者推薦 (弱/特殊條件下推薦)。
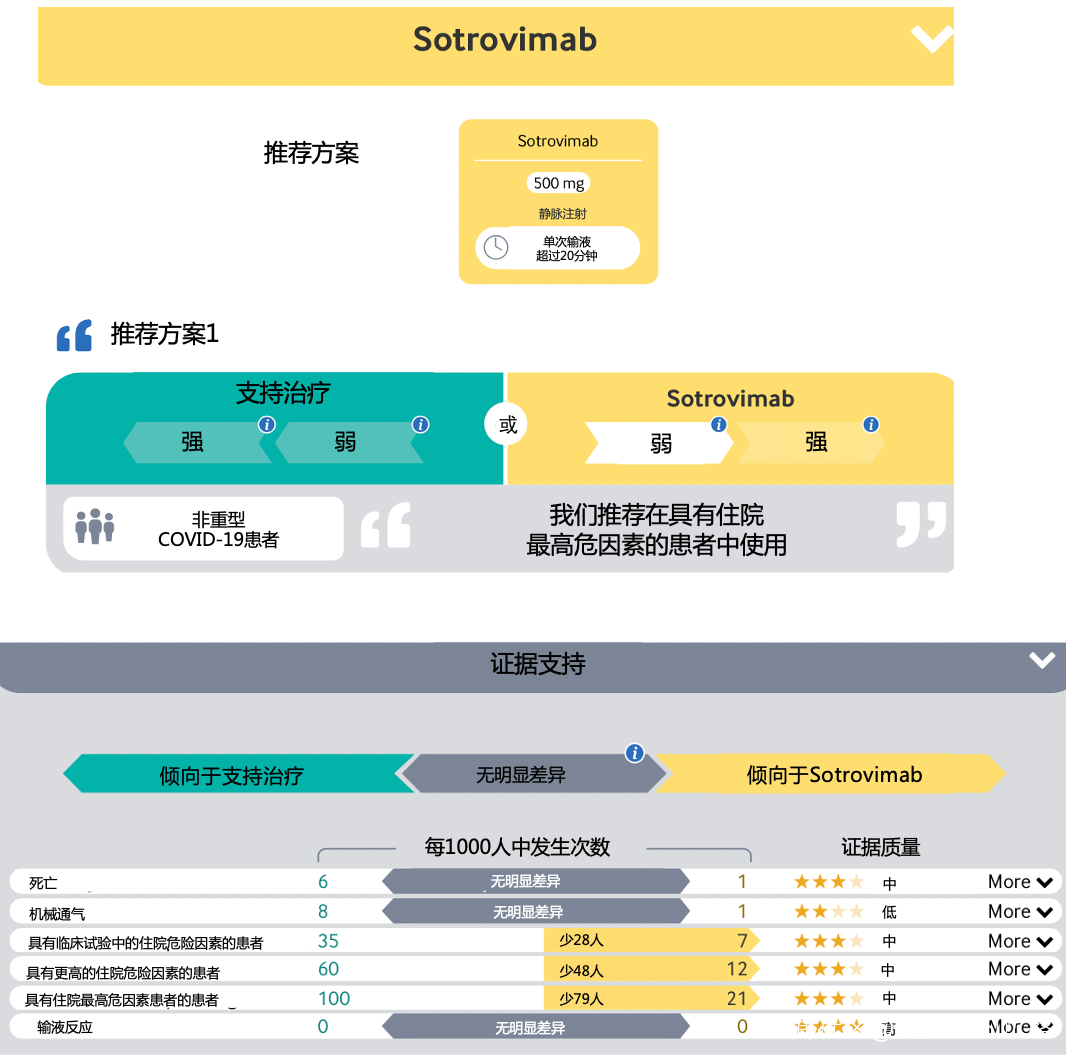
Sotrovimab
(更新7,2022年1月14日發佈)
Sotrovimab是一種人單克隆抗體,可與新冠病毒刺突蛋白中的一個高度保守的表位結合,阻止病毒進入細胞。預計Sotrovimab和Casirivimab-Imdevimab等單克隆抗體對新冠病毒也有類似的療效。然而,它們對刺突蛋白的作用可能使它們對新出現的病毒變種(如刺突蛋白被改變的Omicron株)的效力降低。
建議:
我們建議對非重型COVID-19患者中,住院風險最高的患者使用Sotrovimab治療 (弱/特殊條件下推薦)。
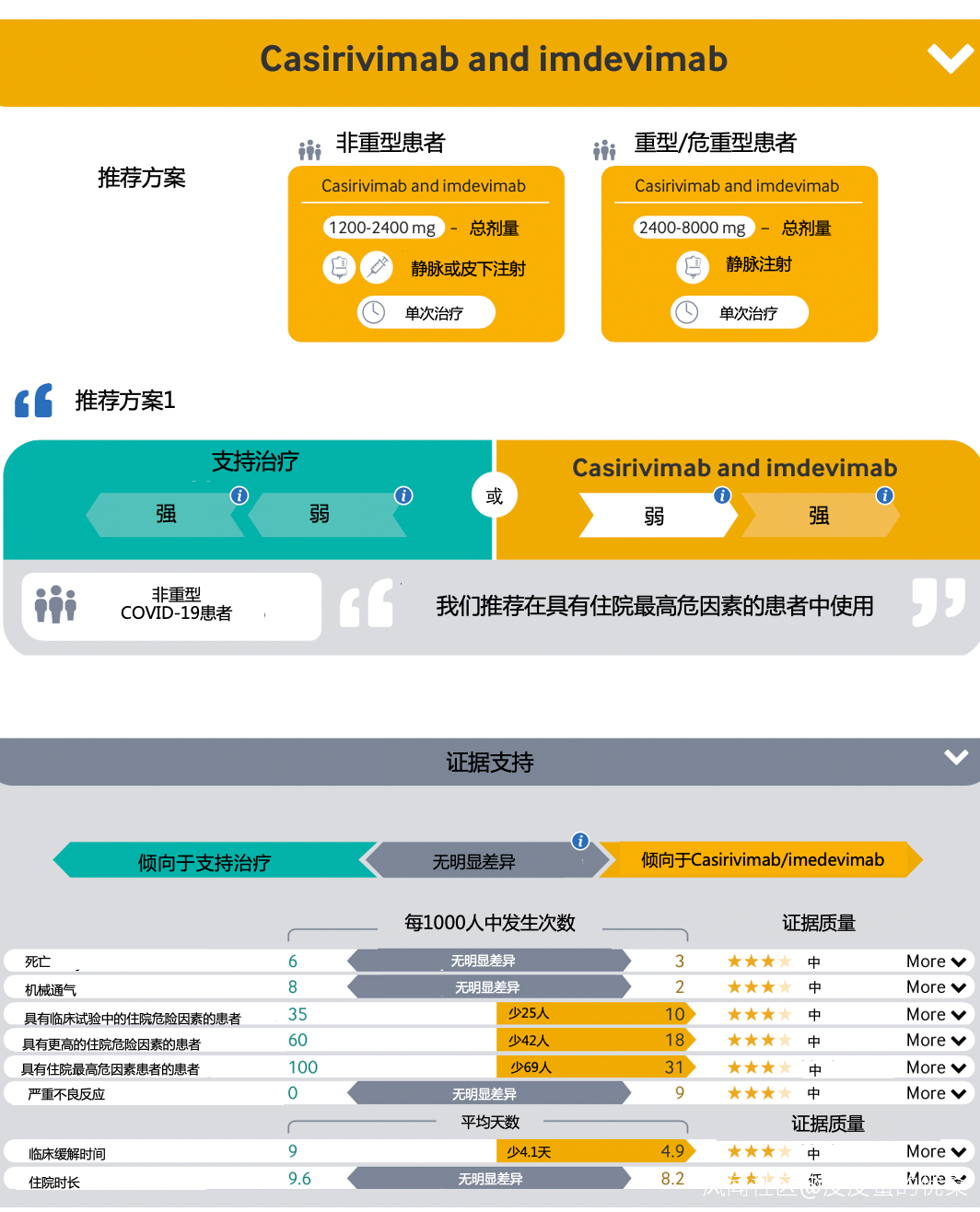
Casirivimab-Imdevimab
(更新5,於2021年9月23日發佈,2022年3月1日更新)
更新特殊條件下可以推薦Casirivimab-Imdevimab治療後,更多的臨牀前證據出現了。大量的體外數據和體內驗證性評估表明,Casirivimab-Imdevimab對Omicron BA1變異缺乏療效。因此,Casirivimab-Imdevimab不再被推薦作為COVID-19的治療用藥,除非可以進行快速病毒分型明確患者感染的新型冠狀病毒病毒株型(如Delta株)。
建議1:
我們建議對非重型COVID-19患者使用Casirivimab-Imdevimab治療,條件是住院風險最高,且病毒基因分型可以確認新冠病毒株型(即不包括Omicron BA.1)(弱/特殊條件下推薦)。
建議2:
我們建議對COVID-19重型或危重型患者使用Casirivimab-Imdevimab治療,條件是血清狀態為陰性,且病毒基因分型可以確認新冠病毒株型 (即不包括Omicron BA.1)(弱/特殊條件下推薦)。
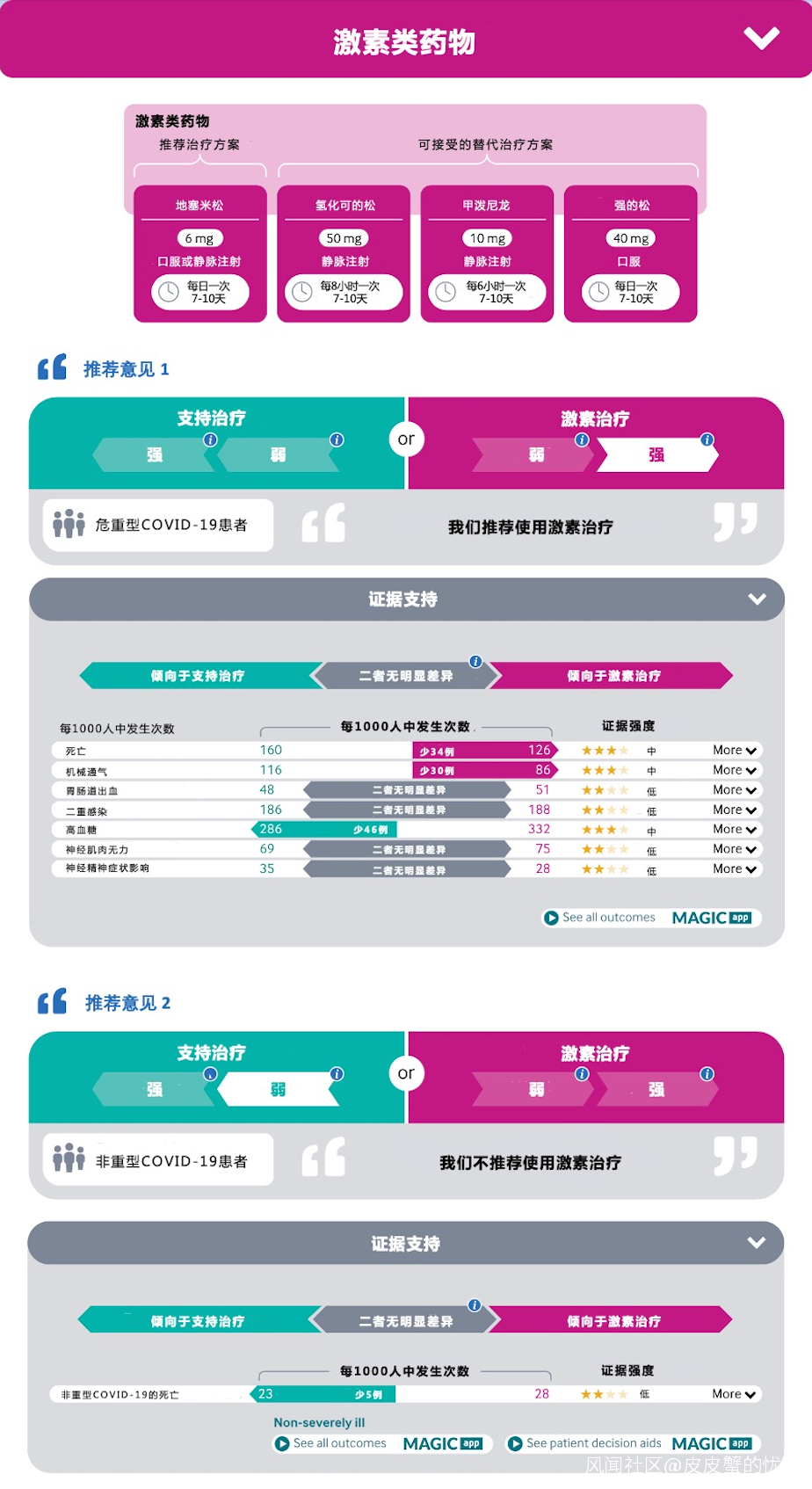
激素
建議1:
建議對重型或危重型COVID-19患者使用全身性激素治療(強烈推薦)。但對於兒童、罹患結核以及免疫缺陷者,糖尿病患者應當根據實際情況決定是否用藥。
建議2:
不推薦對非重型COVID-19患者使用全身性激素治療(弱/特殊條件下推薦),但下列特殊情況需要重新考慮,如:
1. 因其他原因(如慢性阻塞性肺病、慢性自身免疫性疾病)在罹患COVID-19之前就已經在應用全身性激素的患者。
2. COVID-19臨牀症狀加重(如呼吸頻率加快、呼吸窘迫徵象或低氧血癥)應使用全身性激素治療。
3. 妊娠:如果沒有母體感染的臨牀證據並且有足夠的分娩和新生兒護理,則可以對孕24至34周有早產風險的孕婦進行產前皮質類固醇治療。罹患輕中度COIVD-19孕婦使用產前皮質類固醇治療的獲益可能高於風險,應綜合考慮產婦與早產新生兒的利弊、根據孕婦臨牀情況、個人與家庭醫院,以及醫療保健資源情況而作出決定。
4. 應考慮激素使用後可能惡化的感染性疾病,如,與皮質類固醇治療相關的糞類圓線蟲感染,在流行區若使用激素治療,應進行診斷或經驗性治療。
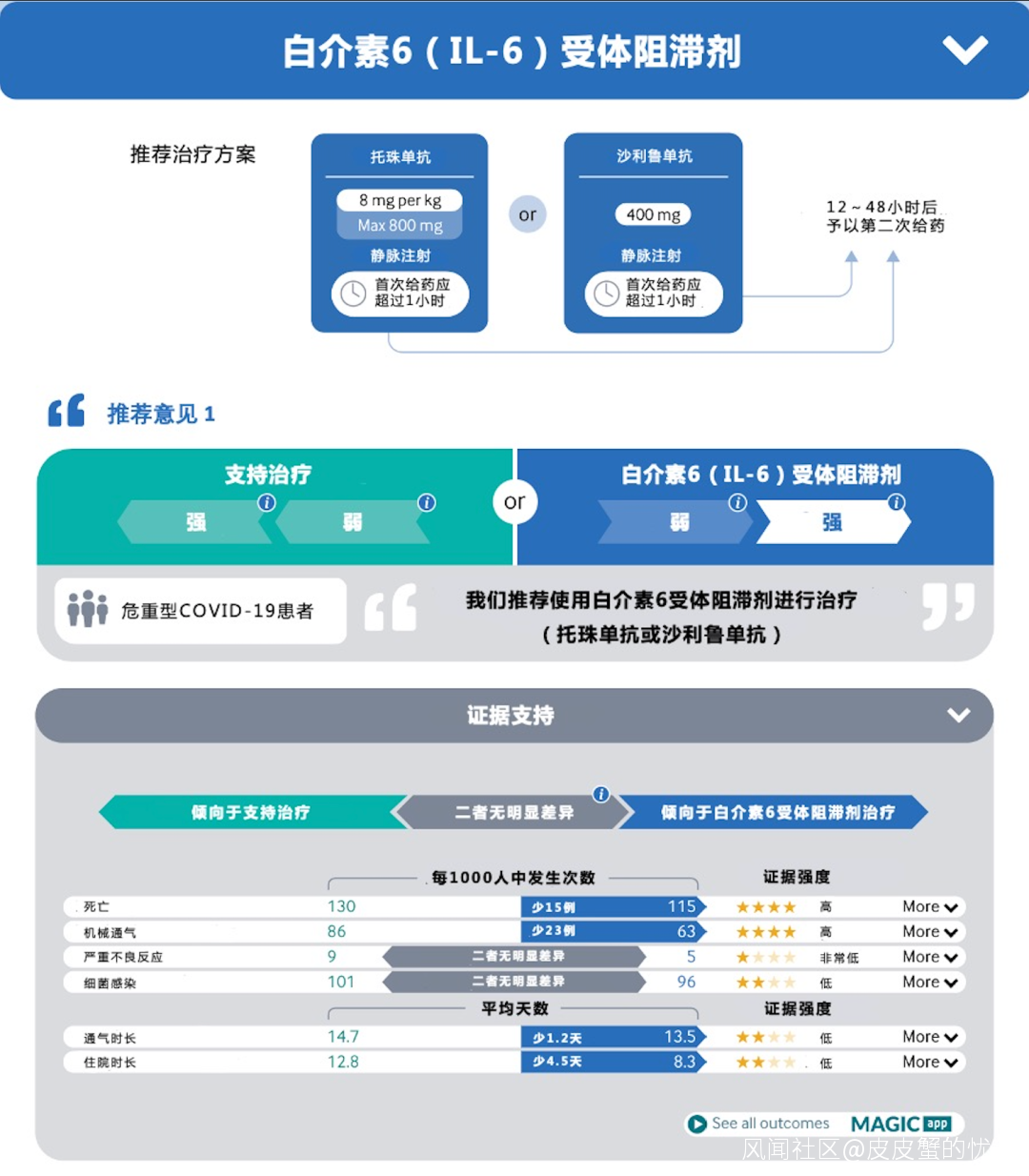
白介素-6(IL-6)受體阻滯劑
白介素6(IL-6)受體阻滯劑,如託珠單抗和全人源化IL-6受體阻滯劑是用於類風濕性關節炎的單克隆抗體。IL-6濃度升高與COVID-19的嚴重後果相關,包括呼吸衰竭和死亡。IL-6受體阻滯劑可拮抗膜結合及可溶形式的IL-6受體,阻斷細胞因子的激活和針對感染產生的免疫反應調節。
建議:
推薦重型或危重型COVID-19患者使用IL-6受體阻滯劑(託珠單抗或全人源化IL-6受體單抗)(強推薦)。
注意:IL-6 受體阻滯劑和巴瑞替尼不應同時使用,應視為替代品。建議滿足嚴重程度標準的患者應同時接受皮質類固醇和IL-6受體阻滯劑,或巴瑞替尼。
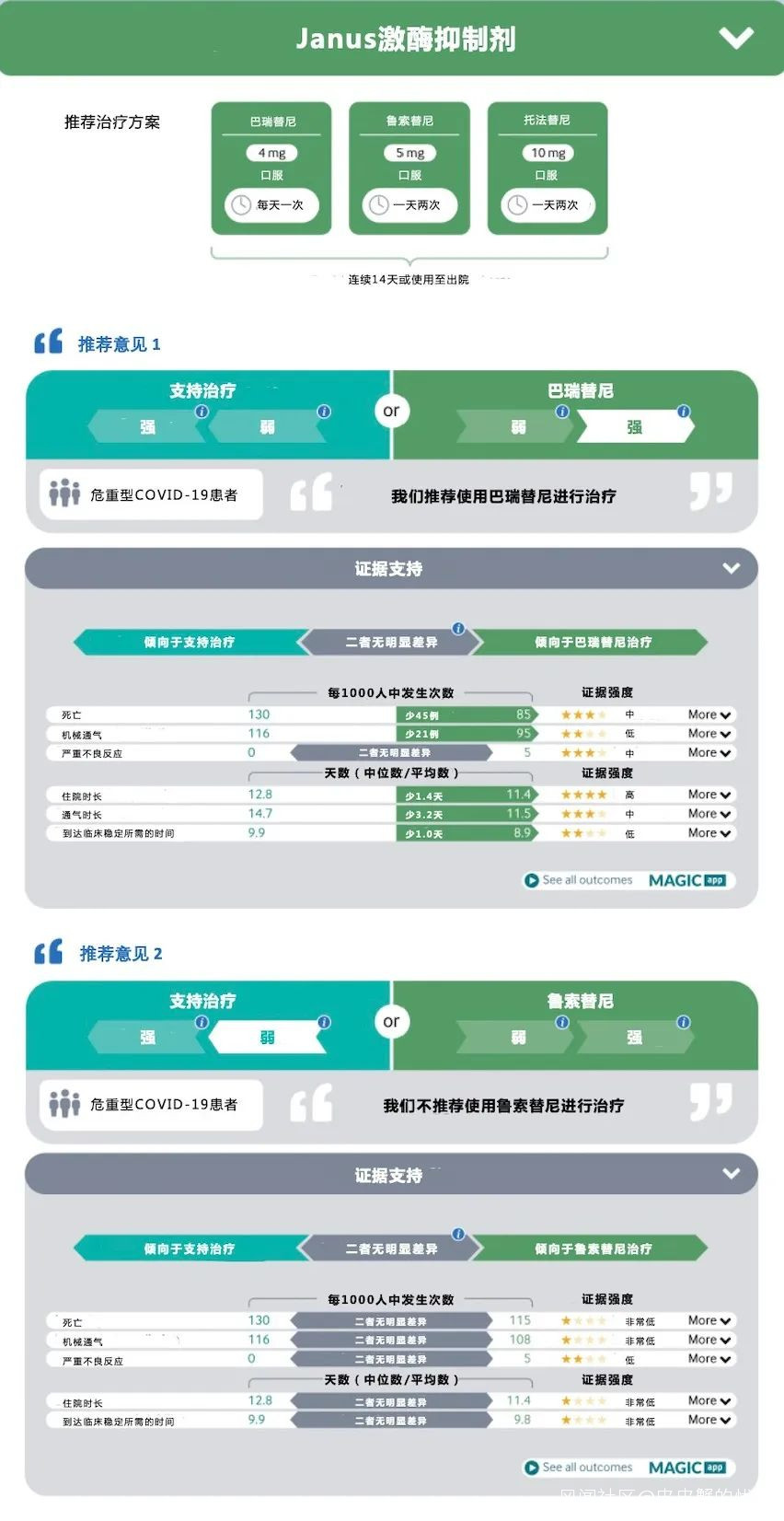
Janus激酶抑制劑
JAK抑制劑可抑制響應多種白介素、干擾素、集落刺激因子和激素刺激的細胞內轉導信號,因此可干擾包括抗病毒反應、血管緊張素轉換酶2表達、T細胞功能和分化以及巨噬細胞活化在內的細胞反應。
建議1:
推薦巴瑞替尼治療重型和危重型COVID-19患者(強推薦)。
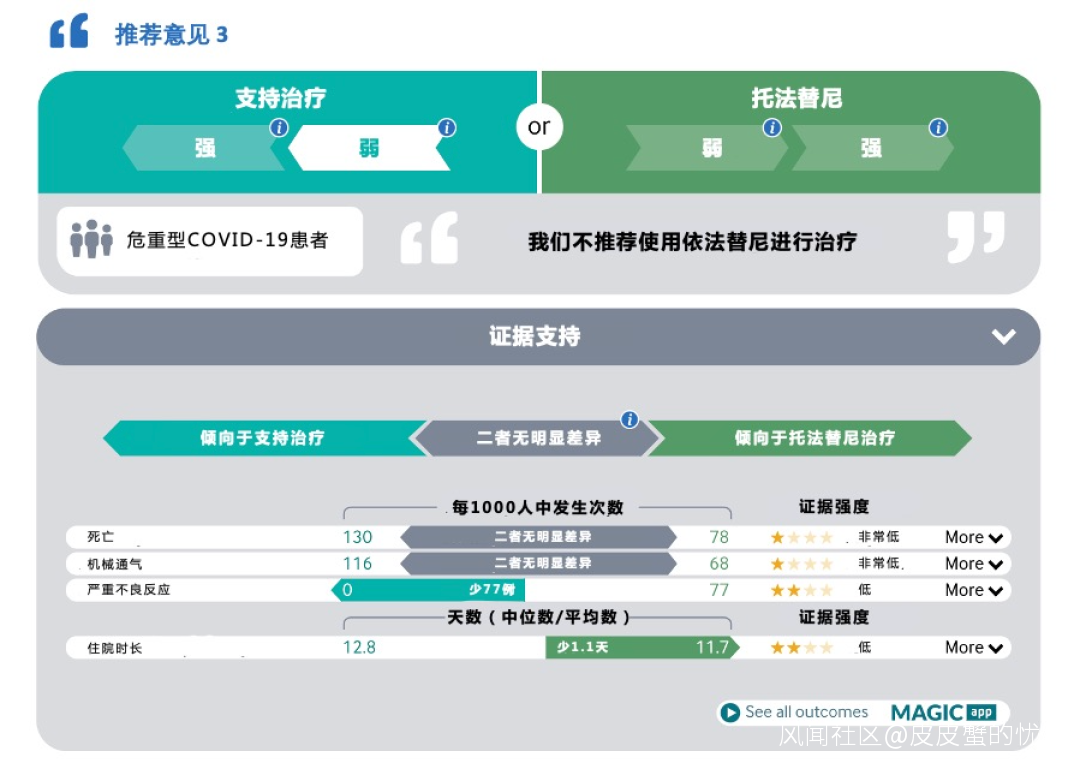
建議2:
不推薦重型和危重型COVID-19患者使用魯託替尼或託法替尼(弱推薦,或有其他特殊情況)。
注意:
1. 巴瑞替尼和IL-6受體阻滯劑聯合使用可能會增加危害,如繼發性細菌和真菌感染,在無增加獲益的證據情況下,建議臨牀醫生不要同時使用這兩種藥物
2. 只有當巴瑞克替尼和 IL-6 受體阻滯劑(託珠單抗或沙利魯單抗)均不可用時,臨牀醫生才應考慮使用魯索替尼或託法替尼。
3. 目前JAK抑制劑是否適用於兒童的證據不明確,魯索替尼或託法替尼在孕婦在或哺乳期婦女的適用性證據也不明確。
恢復期血漿
(更新第6版,2021年12月6日發佈)
恢復期血漿療法需要將感染後康復的新冠患者血漿的中和抗體轉移到活動性感染的病人體內,涉及尋找適合的供體、恢復期血漿的收集、儲存、轉運、以及向受體輸注等過程。不同的捐贈者之間中和抗體的滴度變化很大,且測量抗體水平的方法也多種多樣。
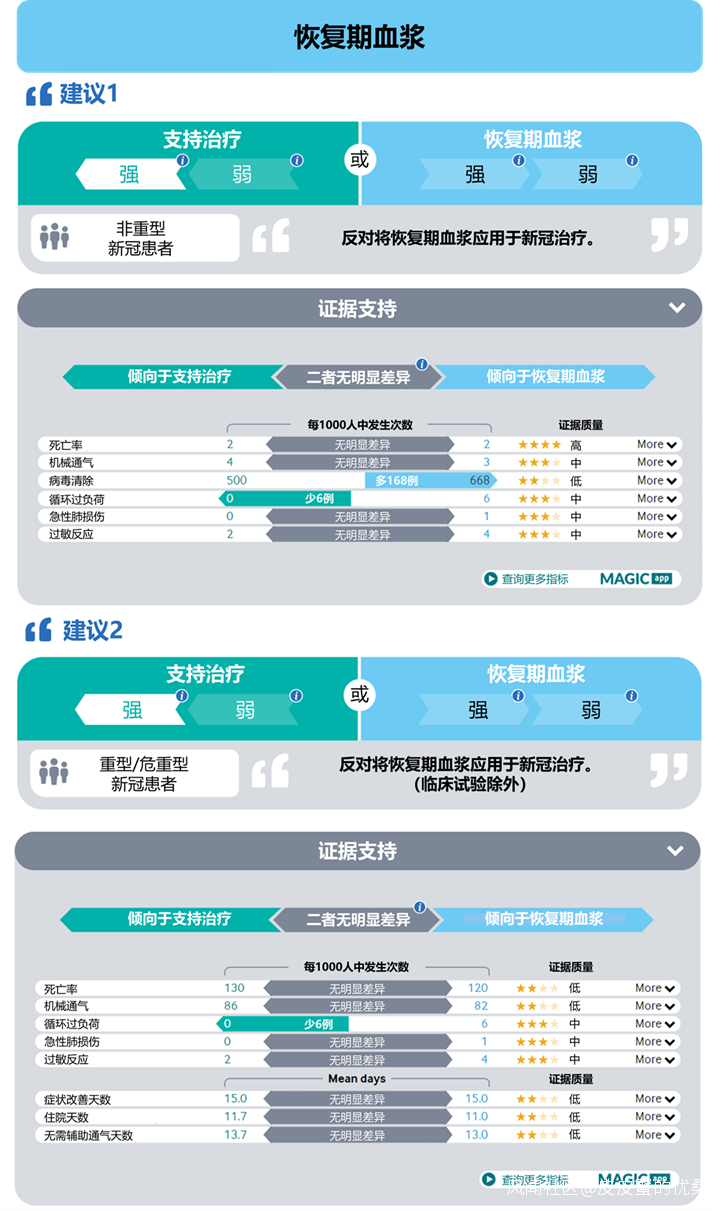
建議1:
不建議對非重型新冠患者使用恢復期血漿(強烈推薦)。
現有證據表明,在非重型的新冠患者中,恢復期血漿對死亡率(高度明確)和機械通氣(中等明確)無明顯影響,可能不增加額外的輸血相關急性肺損傷、循環系統超負荷及過敏反應(中等明確),目前尚無數據評估恢復期血漿相關的住院風險;同時,考慮到血製品輸注的潛在風險和實施難度,指南強烈建議對非重型患者不使用恢復期血漿。
建議2:
除臨牀試驗外,不建議對重型及危重型新冠患者使用恢復期血漿(僅在研究環境下推薦使用)。
現有證據表明,在重型及危重型新冠患者中,恢復期血漿對死亡率、機械通氣、症狀改善時間、住院時長等關鍵指標上無重要作用(低/非常低明確性),儘管現有數據提示其可能不會提高輸血相關急性肺損傷(中等明確)、循環超負荷(中等明確)、過敏反應(低明確性)的發生風險,血製品相關的風險永遠無法忽視。因此,指南建議除臨牀研究以外,不對重型及危重型患者使用恢復期血漿。
中國抗擊新冠形成了一套行之有效的方法,國際經驗可以提供更多的借鑑。相信人類最終一定能夠擺脱新冠,進入常態化。
注:文中圖片基於網站https://www.bmj.com/content/370/bmj.m3379來源圖片進行翻譯
來源:https://www.bmj.com/content/370/bmj.m3379
翻譯:王紅羽、張昊澄、張怡、周晛、林可、喻一奇(排名不分先後)
編輯:喻一奇
審閲:阮巧玲、李濤、張文宏