光免疫療法,為致命腦腫瘤帶來新希望_風聞
葆力医学观察-专注生物科研领域,趣味科普与行业干货齐飞2022-06-23 09:33
膠質母細胞瘤(GBM)是成年人中最常見的原發性惡性腦腫瘤之一,臨牀表現極具侵襲性。由於其病理機制是腦腫瘤中最複雜的,因此治療也非常有挑戰性。在過去30年裏,針對膠質母細胞瘤的手術選擇幾乎沒有變化,患者5年生存率僅為5%左右。目前,針對該疾病的神經外科治療旨在最大限度切除腫瘤的同時避免額外的神經損傷。臨牀醫生通常會使用名為 5-氨基乙酰丙酸(5-ALA)熒光引導手術的光動力療法來治療膠質母細胞瘤和其他腦瘤患者。這種療法使用光敏藥物來幫助識別手術中需要切除的腫瘤細胞,但由於腫瘤生長在大腦敏感區域,如參與規劃和控制自主運動的運動皮層。因此,手術可能仍會留下殘餘腫瘤。這意味着,癌症可能會在未來隨時復發;而且,腫瘤微環境(TME)內的免疫抑制性細胞也使免疫療法無法發揮作用。因此,迫切需要改進膠質母細胞瘤的手術方法以幫助延長患者的生存期。近日,英國癌症研究院(ICR)臨牀前分子成像團隊負責人 Gabriela Kramer-Marek 博士聯合波蘭和瑞典的物理學家、神經外科醫生、生物學家和免疫學家在 BMC Medicine 上發表了題為:Triggering anti-GBM immune response with EGFR-mediated photoimmunotherapy 的研究論文。研究團隊在光動力療法(PDT)的基礎上使用了一種名為光免疫療法(photoimmunotherapy,PIT)的新技術,從免疫學上激活腫瘤微環境,把“冷”腫瘤變“熱”,從而促進膠質母細胞瘤對免疫治療的反應。

光免疫療法(PIT)是一種光介導的治療方法,其中光敏劑與高度特異性的單克隆抗體(mAb)、抗體片段或能精準與特定靶點結合的親合體(affibody 分子)協同增強身體的免疫反應。EGFR 是一種糖蛋白,它是表皮生長因子(EGF)細胞增殖和信號傳導的受體,已被發現在許多膠質母細胞瘤病例中發生突變。鑑於 EGFR 的高表達率和致癌性,研究人員假設光免疫療法靶向該受體可以促進 CD8+ T 細胞吸引的激活,並克服膠質母細胞瘤的免疫“冷”狀態。在這項研究中,他們將 EGFR 特異性親和體分子( ZEGFR : 03115 )與一種用於外科手術的熒光分子 IR700 相結合,形成偶聯物——ZEGFR : 03115-IR700 。將光線照射在 ZEGFR : 03115-IR700 上會使光敏劑發光,以突出大腦中殘留腫瘤的微觀區域;而切換到近紅外光則會觸發殺死腫瘤細胞的抗腫瘤活性。體外研究結果證實 ZEGFR : 03115-IR700 在光照下具有產生活性氧(ROS)的能力,促進了免疫原性細胞死亡,觸發損傷相關分子釋放到培養基中,導致樹突狀細胞成熟。
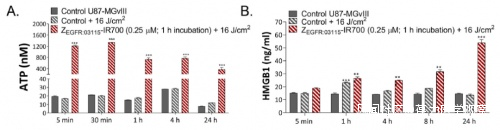
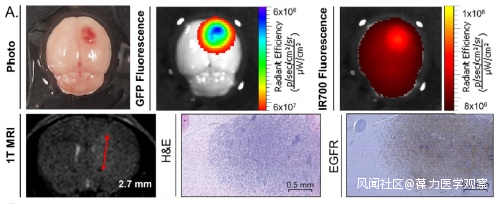
隨後,研究人員在植入膠質母細胞瘤的小鼠模型中測試了這種療法。最快在照射1小時內,ZEGFR : 03115-IR700 可以在腦腫瘤微環境中觸發局部免疫反應。與膠質母細胞瘤細胞膜上 EGFR 結合的共軛物在近紅外光照射下誘導受體表達依賴性細胞死亡,部分原因是活性氧的產生。大腦切片染色顯示經光免疫療法處理的腫瘤內細胞增殖減少、腫瘤壞死和微出血。這有效地證實了腫瘤對該療法的急性反應。
與未經治療的對照組相比,用 ZEGFR : 03115-IR700 治療的小鼠 CD4+ 和 CD8+ 免疫細胞水平更高,腦掃描也顯示出腫瘤細胞死亡的明顯跡象,而且該化合物導致殘餘腫瘤細胞被根除。
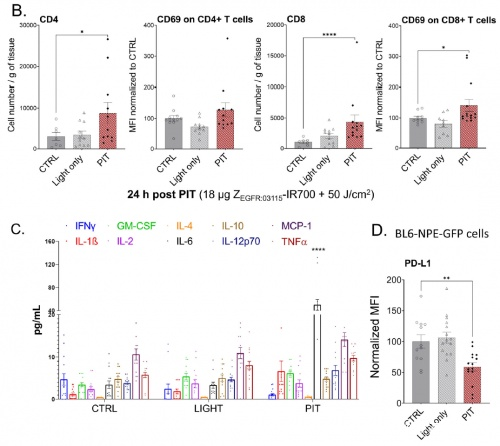
這些數據表明, ZEGFR : 03115-IR700 在體內觸發了免疫反應,從而使免疫細胞靶向了癌細胞。因此,這種療法有助於防止惡性膠質瘤細胞在手術後復發。該研究的通訊作者 Gabriela Kramer-Marek 博士表示,像膠質母細胞瘤這樣的腦腫瘤很難治療,患者可選擇的治療手段太少了。由於腫瘤位置的特殊性,手術非常具有挑戰性,因此,在手術中觀察要切除的腫瘤細胞,並在手術後治療殘餘癌細胞的新療法可能會給患者帶來很大益處。研究團隊表示,光免疫療法除了可能成為未來治療膠質母細胞瘤的方法外,還可以通過使用新的親和體分子來治療其他類型的癌症。目前,研究團隊還在研究兒童神經母細胞瘤的治療方法。總之,這項研究強調了 ZEGFR:03115-IR700 治療膠質母細胞瘤的潛力,它能準確觀察到 EGFR 陽性腦瘤,並在聯合照射後破壞腫瘤細胞,將免疫抑制的腫瘤微環境改變為免疫脆弱環境,從而使這種療法在治療侵襲性腦瘤方面具有令人興奮的潛力。論文鏈接:https://dx.doi.org/10.1186/s12916-021-02213-z