Cell:癌症免疫療法新突破,葉麗林等發現全新腫瘤記憶T細胞_風聞
葆力医学观察-专注生物科研领域,趣味科普与行业干货齐飞2022-10-09 09:14
1992年,日本免疫學家本庶佑教授發現了T細胞抑制受體PD-1。PD-1與腫瘤細胞表面配體PD-L1結合,導致T細胞的功能受到抑制,甚至誘導T細胞耗竭。
CD8+ T細胞耗竭正是機體免疫系統不能有效清除慢性病毒感染及惡性腫瘤的關鍵原因。耗竭的CD8+ T細胞表面持續表達包括PD-1在內的免疫檢查點分子,其增殖潛力、效應及殺傷功能等都較為低下,且易於凋亡。耗竭T細胞也一度被稱為“殭屍”(Zombie)細胞。
近十年來,基於PD-1,一種全新的免疫療法——PD-1免疫檢查點阻斷療法(Immune checkpoint blockade,ICB)正在改變癌症治療的現狀。PD-1 治療的工作原理是通過單克隆抗體阻斷PD-1介導的抑制性信號,從而在一定程度上逆轉CD8+ T細胞耗竭,控制腫瘤進展。
本庶佑教授的發現掀起了一場癌症療法的革命。目前全球已有十餘款PD-1/PD-L1 ICB療法獲批上市,用於治療黑色素瘤、食管癌、非小細胞肺癌等近20種癌症,並取得良好的效果。這也讓本庶佑教授與發現了另一種免疫檢查點CTLA-4的James Allison教授共同收穫了2018年諾貝爾生理學或醫學獎。
PD-1 免疫檢查點阻斷療法的發展情況令人欣喜,但也仍然面臨很大的挑戰:首先是適用的癌症範圍有限,一些惡性程度較高的癌種,如胰腺癌、腦膠質瘤、三陰性乳腺癌等,幾乎不響應免疫檢查點阻斷療法;即使在響應的腫瘤類型裏,病人的總體響應率較低,只有約20%-30%;並且在開始響應的病人裏,治療後期大多會出現耐藥抵抗,只有極少數病人可長期獲益並臨牀治癒。因此,科學界需要更深入地理解PD-1免疫檢查點阻斷療法的作用機制,從而提升其響應人羣及臨牀治癒潛力。
葉麗林團隊及Rafi Ahmed、Di Yu等研究團隊在2016年分別獨立發現,慢性病毒感染中,一種位於淋巴組織內,耗竭程度較低的CD8+ T細胞亞羣作為耗竭前體細胞(progenitor exhausted T cell, Tpex),功能性響應PD-1免疫檢查點阻斷。
Tpex的發現打破了將耗竭T細胞作為“殭屍”細胞的固有印象,並立即成為T細胞耗竭領域的研究熱點。多項研究在實體瘤中也發現這種Tpex細胞對PD-1免疫檢查點阻斷應答的關鍵作用。後續更多的臨牀相關研究表明:此細胞亞羣與PD-1免疫檢查點阻斷療效相關。
基於這些研究,領域內的普遍觀點認為,位於腫瘤組織微環境內的Tpex細胞直接介導了PD-1免疫檢查點阻斷的抗腫瘤效應,但是此觀點缺乏直接的實驗性證據。
近日,陸軍軍醫大學全軍免疫學研究所葉麗林團隊與中山大學中山醫學院唐忠輝團隊及南京大學鼓樓醫院孫倍成團隊合作,在 Cell 期刊發表了題為:的研究論文。
該研究首次發現在腫瘤引流淋巴結中存在腫瘤抗原特異性的記憶CD8+ T細胞,並證實了該羣細胞在PD-1 ICB治療中的關鍵作用。

利用多種移植瘤及原位腫瘤誘導模型,研究團隊首先檢測了引流淋巴結內的腫瘤特異性CD8+ T細胞,發現其中一類高表達TCF-1、低表達PD-1、不表達耗竭特異性轉錄因子TOX的細胞羣嚴格符合經典免疫記憶特徵:不依賴於抗原長期存活;再次遇到抗原,迅速大幅擴增,並分化為功能性的效應細胞;提供長期的免疫保護。
研究團隊將其命名為腫瘤引流淋巴結抗原特異性記憶CD8+ T細胞,簡稱TdLN-TTSM。
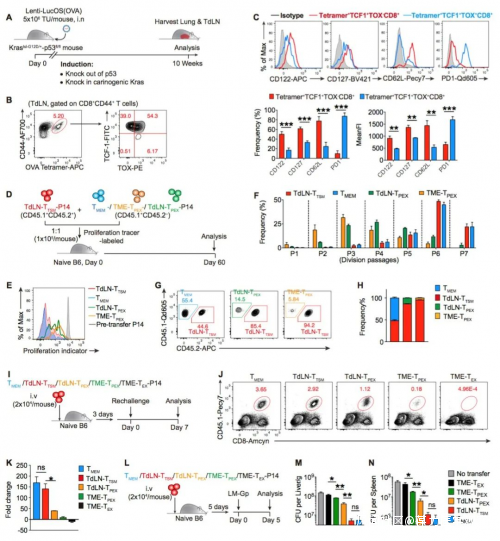
TdLN-TTSM細胞不同於此前發現的Tpex細胞進一步的分析發現,TdLN-TTSM細胞轉錄特徵更接近經典記憶細胞,而不是耗竭T細胞。與該羣細胞的記憶特性相一致,向荷瘤小鼠分別回輸來源於腫瘤和引流淋巴結的抗原特異性CD8+ T細胞,TdLN-TTSM細胞呈現出顯著優於Tpex的抑制腫瘤能力。在隨後的體內和體外實驗中,TdLN-TTSM細胞在應對PD-1抗體處理時,比TdLN-Tpex細胞表現出更強的應答表現。並且,通過一系列腫瘤移植實驗和淋巴結切除實驗,發現PD-1/PD-L1 ICB處理後,腫瘤組織內擴增的抗原特異性CD8+ T細胞主要來源於TdLN-TTSM,而不是腫瘤中已經浸潤的、耗竭的Tpex細胞。無論在 PD-1/PD-L1 ICB治療前或治療中,去除此細胞亞羣均導致PD-L1阻斷抗體介導的免疫治療失效;而回輸TdLN-TTSM細胞則可以恢復此作用,這些實驗結果進一步驗證了TdLN-TTSM是真正響應PD1 ICB的細胞亞羣。
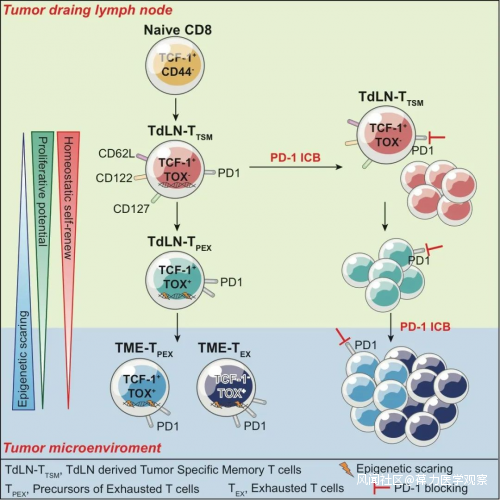
研究示意圖總結這項研究,其創新性及對將來腫瘤免疫治療研發的提示作用主要體現在以下幾個方面:1、打破了在腫瘤負荷下,只存在耗竭T細胞,不存在腫瘤特異性記憶T細胞的傳統概念;2、進一步完善了PD-1 ICB的時空作用機制:即PD-1 ICB先在引流淋巴結擴增、動員TdLN-TTSM細胞分化為耗竭前體細胞,再進入腫瘤微環境發揮作用,不同類型及狀態的微環境可能決定這些PD-1 ICB動員的細胞發揮抗腫瘤作用的潛力。這一結論也提示,PD-1 ICB與靶向腫瘤微環境的調節因子向結合,可能導致更好的協同抗腫瘤作用;3、對於需清掃淋巴結的腫瘤外科手術而言,清掃時可考慮從這些淋巴結中分選、擴增TTSM細胞,過繼轉輸回術後病人,輔以免疫檢查點治療,可能會防止腫瘤術後復發或者轉移;4、TdLN-TTSM細胞是相對於處於耗竭狀態的腫瘤浸潤淋巴細胞(TIL)更優的抗腫瘤過繼T細胞療法。因其記憶性特徵及持久性抗腫瘤特點,以TTSM細胞為基礎和靶標的過繼T細胞療法及PD-1+療法可能會成為腫瘤免疫治療基礎研究與臨牀轉化領域的下一個熱點。論文鏈接:
https://www.cell.com/cell/fulltext/S0092-8674(22)01192-8