二陽來了,6月底到高峯,新冠流感化了嗎?_風聞
橙哥迷妹-05-26 08:43
轉自微信公眾號“知識分子”:
撰文****|****周葉斌
最近中國第二波疫情的討論日漸升温。首先是很多人開始分享自己的二陽經歷,接着不少專家也開始提出第二波疫情可能將在接下來幾個月到達高峯,例如鍾南山院士稱依據模型預測,6月底會是第二波疫情的峯值。
未來的新冠疫情到底會如何變化?是否我們每三四個月或半年就要迎接另一波高峯?新冠是否已經流感化?可《自然》又在5月1日發文表示新冠未來可能會不斷出現小波峯,不會像流感那般的季節變化[1],這又是怎麼回事?
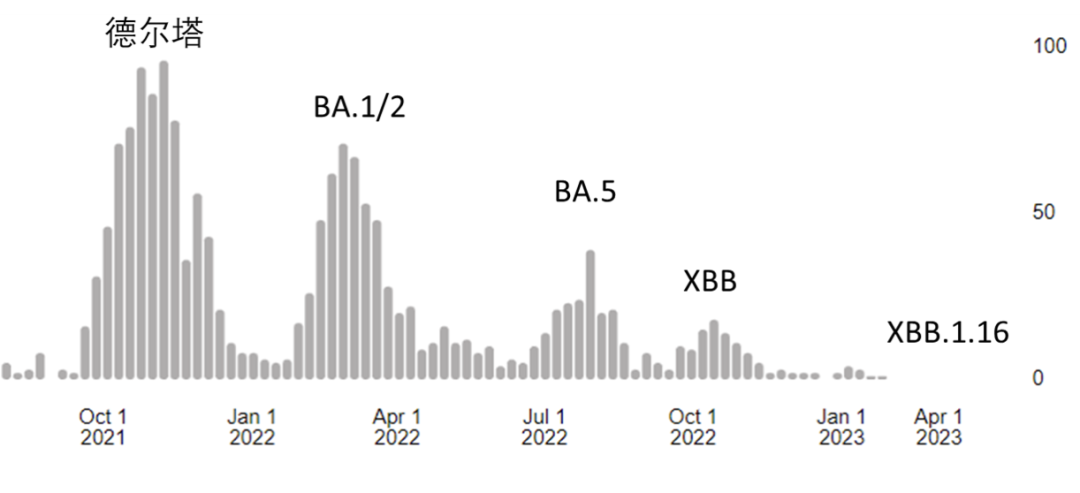
新變異株威脅幾何?
鍾南山院士等專家提到XBB株系的新冠病毒株成為國內主流病毒株,引發了當下感染率升高。無獨有偶,根據WHO在5月18日發表的新冠流行病學更新,東南亞地區在過去28天內,新冠感染病例比上一個月增加52%,死亡增加153%,與其它地區的下降趨勢截然相反,背後也是一個新病毒株——XBB.1.16的出現引起[2]。
這其實延續了自新冠疫情暴發以來的一個現象:疫情的變化主要由變異株的演替驅動。當我們聽説XBB取代了中國第一波疫情的兩個主角:BA.5.2和BF.7時,這和以往德爾塔取代阿爾法病毒株,奧密克戎取代德爾塔病毒株有相似,都是一個傳播更有優勢的新興病毒株取代之前的優勢病毒株。
不過和以往病毒株變化不同的是,如今新冠主流病毒株更替侷限在奧密克戎病毒株內部,是一個奧密克戎亞株取代另一個奧密克戎亞株。而奧密克戎各亞株間,致病性、內在傳播速度等各方面目前看來都比較類似,例如XBB.1.16雖然在印度取代了其它奧密克戎亞株,但初步研究顯示在臨牀疾病表現上,該亞株與其它奧密克戎病毒株沒有顯著差異[3]。
這與以往阿爾法、德爾塔、奧密克戎出現時展現出來的“鉅變”形成了鮮明對比。這背後當然也有科學基礎,阿爾法、德爾塔是憑藉S蛋白關鍵氨基酸位點上的突變,大幅增加了傳播速度與致病性,而奧密克戎則是靠S蛋白上的大量突變,形成了強大的免疫逃逸,獲得競爭優勢。但奧密克戎亞株內部間的演替,不存在奧密克戎出現時那種一下子S蛋白上來30多個突變的鉅變。像XBB.1.16在一些國家看來比XBB.1.5有競爭優勢,可這兩個病毒株在S蛋白上僅有兩個氨基酸位點不同,只能帶來微弱變化。
從某種角度來説,自2021年末奧密克戎席捲全球后,奧密克戎各亞株如今已是經歷了充分的“內卷”,各亞株間競爭的餘地只剩下少數突變“微調”帶來的有限差異,很難再出現過往新變異株帶來的巨大沖擊。
不像流感的流感化
自從奧密克戎出現後,新冠什麼時候流感化是很多人非常關注的話題。一個有趣的個人觀察是中國第一波疫情暴發前,不少人看到新加坡等地新冠病死率低於流感,都説新冠已經流感化。可如今聽説在第一波疫情過去不到半年,第二波疫情出現,很多人又説那麼快又有疫情,新冠太特別了,不再覺得是流感。
這前後的感知差異恰恰反映了“新冠流感化”背後的複雜性。我們説流感化其實有兩層含義:
第一,是疾病的健康威脅“流感化”,成為社會要長期面對,也是長期可承受的健康負擔。2010-2015年,中國每年流感死亡據研究估計大概是8.8萬人,美國2010-2020年間每年流感死亡人數在1.2-5.4萬之間[4-5]。
這些不是可以忽視的健康負擔——流感長期位列美國前十大死因,而中國的數據也對應了每年呼吸系統相關死亡的8.2%。但這樣的疾病負擔是我們的醫療系統,我們的社會可以長期承受的。像前段時間的甲流高峯讓很多人都感受到流感的影響,可我們的社會不會因此而無法正常運轉。
第二,流感化也暗指疾病的暴發變得有季節性規律。我們説的流感化都是以季節性流感為參照,不是1918西班牙大流感那種大流行流感。而季節性流感與大流行流感的關鍵區別就是季節性流感的疫情暴發有時間規律。每年秋冬季,隨着人們在室內聚集的情況增加,季節性流感病毒會獲得更適宜傳播的機會,形成疫情。這種規律性讓我們在應對季節性流感時能更容易規劃,例如每年入秋後開始流感疫苗接種,醫院可以在相應的季節儲備更多抗病毒藥。
如果我們把新冠與上述兩條流感化含義去對比,會發現只能算似是而非。中國不到半年進入第二波疫情,這麼短的間隔和流感一點都不像。
而且放眼全球,半年不到出現疫情反覆的不只是中國,美國、新加坡、歐洲等過去一年半基本都能看到每隔4-5個月由新變異株引發的疫情波動。
可以説新冠的傳播規律就是沒有流感的季節性,很可能也是新冠與流感病毒的客觀差異導致的。由於存在無症狀傳播與較短的潛伏期,新冠病毒的傳播能力遠比流感強,讓冬季室內聚集更多這些因素對它的傳播影響有限。反倒如前面討論的,新冠疫情波動的主要動力是病毒株更替,而新冠病毒的突變速率快,使得一年能出現多次主流病毒株變動,引發多次波動。
突變株驅動疫情出現其實和大流行流感有相似性。大流行流感是由於流感病毒經重組後出現人羣免疫基礎近於零的新病毒株。由於免疫基礎的缺失,大流行流感出現時,全球幾乎都是易感人羣,不再受季節限制,也會造成更大的疾病負擔。
可新冠如今與大流行流感的相似性僅限於沒有季節性。雖然也是新變異株的出現驅動疫情,但不同於流感病毒通過重組能讓人羣免疫基礎歸零,新冠變異株帶來的免疫逃逸是不完全的,類似於“微調”。這讓新變異株仍然受到人羣免疫基礎的限制,造成的疾病負擔遠非過去幾年大流行階段可比。參考新加坡的新冠死亡人數變化:
附圖:新加坡每週新增新冠死亡人數趨勢(來源:WHO)
在2022年第一波奧密克戎疫情過後,每一次主流亞株的更替在新加坡也引發了疫情反覆,可整體嚴重程度在降低。儘管沒有出現季節性規律,但疾病負擔上的逐步下降,讓我們可以嘗試像流感一樣,在常規的醫療體系內處理新冠,這才是我們説新冠流感化中的“流感化”的意義。
新疫苗,口服藥?如何長期應對新冠?
一年中能因突變株不斷湧現形成多次疫情波動,這是為什麼5月1日《自然》上的新聞評論稱新冠疫情未來可能是多個小峯,而不是流感的季節性[1]。而這種不同的疫情模式也意味着我們不能簡單照搬流感的應對方法。
首先,由於新冠疫情由變異株驅動,且受人羣免疫基礎影響,因此全球各地區在今後一段時間內的疫情會存在差異。季節性流感的地區差異主要是南北半球的區別,可新冠不同,全球不同地區因上一波疫情發生時間、過去流行病毒株的差別,面對同一個新變異株,人羣免疫基礎存在差異,會導致疫情表現得不同。
例如,同樣遇到XBB.1.16,美國由於之前剛經歷過XBB.1.5為主的感染,不太可能發生像東南亞地區的顯著反彈。中國幾個月前就檢測出XBB株系的本土感染,可第二波疫情到4月底才上升,很可能是由於第一波疫情高峯在去年12月底才過,幾個月前人羣免疫水平在高峯,到最近免疫水平開始下滑才讓XBB株系得到了擴展的契機。
這種地區“特色”意味着對於疫情波動的預判應基於本地區的病毒株追蹤、人羣免疫水平調查,既不必因為某國因為X病毒株疫情反彈了而恐慌,也不能貿然認為X病毒株在某國影響不大就不存在威脅。
其次,我們也需要對疫苗這類防疫工具有合理的預期。由於沒有明確的季節性,再加上新冠變異速度較快,我們很難指望新冠疫苗的更新與流行病毒株完全對上號。以mRNA二價疫苗為例,2022年6月美國FDA決定在秋季用當時主流病毒株BA.4/5為抗原的增強針,可到當年11月,美國主流病毒株已經不是BA.5,BA.4更是絕跡[6]。
最近WHO推薦下一個新冠疫苗應採用XBB為抗原[7]。考慮到XBB株系是當下最流行的變異株,這一推薦無疑是合理的。可是我們也要承認新冠病毒的演變大概率不會停止在XBB,類似BA.4/5二價疫苗的故事,等到XBB疫苗上市時,我們要面對的病毒株也很可能不再是XBB。新冠疫苗的最主要作用是防護重症,更新抗原的最主要目的也應該是讓免疫防護更為廣譜。指望XBB出現時正好用上XBB疫苗,既不現實,也未必有實質意義——BA.4/5二價疫苗防BA.5分支的感染作用在幾個月時間內同樣迅速下滑。
目前看來,從最初的設計到完全必要的臨牀試驗驗證以及大規模生產,更新mRNA疫苗需要4-6個月,重組蛋白疫苗需要6-8個月左右的時間。最近國內一些XBB重組蛋白疫苗獲批允許進入臨牀試驗的新聞被炒作為好像XBB疫苗很快能上市,這不是給民眾建立理性的期待。需要長期面對新冠的情況下,我們更需要民眾有合理的預期,而不是被一些誇張的誤導。
最後,新冠必然會長期存在下去,而且也會繼續帶着它自己的特點存在。突變能力強,傳播速度快,一年中能出現多次疫情反覆,這是新冠讓人難以對付的地方。此外,新冠對高危人羣的嚴重健康威脅嚴重,加上客觀存在的新冠後遺症,我們很難現在就把它當作流感處理,而是需要把它當作一個獨立的疾病來看待,有針對性地應對。
但是,我們也已經知道良好的免疫基礎可以限制新冠的威脅,如疫苗接種能大幅降低重症風險,而抗病毒藥也能進一步幫助高危人羣減低風險。即便是目前尚沒有特效療法的新冠後遺症,當我們降低新冠的疾病嚴重程度時,後遺症的風險也會降低。
高效的疫苗、有效的抗病毒藥物都是幫助我們走出新冠大流行的工具,它們也會是在未來讓我們進一步控制新冠的利器。關鍵在於如何有效利用這些工具。例如疫苗接種如何做到可持續性,我們不能指望民眾都每隔三四個月接種一針疫苗。對於大多數人來説,接種一針高效的疫苗或許在防護重症上就足以維持一年,但對於高危人羣,或許需要根據疫情變化靈活調整接種次數。又比如抗病毒藥,疫情一有風吹草動就開始炒作特效藥顯然不是長期可持續的策略,我們需要的是如何保障真正有需要的高危人羣,能及時用到藥也用對藥。
通過合理利用檢測、疫苗、抗病毒藥等防疫工具,尊重新冠病毒的自身特徵,建立切合其特點的疾病應對方案,我們才可以讓新冠疫情的波動幅度長期控制在社會可承受的範圍,讓這個自身特點與流感並不相像的傳染病,在社會健康負擔上成為和流感類似的疾病。
新冠病毒的演變能力不該被低估
儘管自奧密克戎出現後的一年半來,我們不再看到德爾塔到奧密克戎這樣的鉅變,只是奧密克戎間的內卷,但我們不該輕視新冠的演變能力。
實際上,過去一年半來,新冠病毒的更替速度極為驚人,幾乎每三到四個月更新一個主流病毒株,這本身就反映了新冠強大的演變能力。最初的BA.1與BA.2病毒株與原始病毒株相比有30多個突變位點,具有極強的免疫逃逸,可不到半年,憑藉S蛋白上少數氨基酸位點的進一步突變,BA.4與BA.5這些新亞株對過往BA.1/2感染能有免疫逃逸[8]。
到2022年下半年,BA.5支系成為全球主流病毒株後,新冠的演變也沒有停滯,而是出現了大量分支如BQ.1,BF.7等等。但這些獨立演化的分支享有一些共同的突變,也就是説大量病毒株通過趨同進化獲得了比BA.5更強的免疫逃逸[9]。在這諸多BA.2、BA.4與BA.5下屬分支的競爭中,那些免疫逃逸更強的病毒株往往能佔據主導,不過不同地區的主流病毒株有差別,例如新加坡等地在2022年下半年的主流病毒株是XBB,而美國同時期則為BQ.1。
但在2023年春,XBB下的一個分支XBB.1.5開始取代XBB以及BQ.1,成為全球的主流病毒株。XBB.1.5與XBB在免疫逃逸上差別不大,為什麼它能展現出過去XBB所沒有的競爭優勢呢?研究指向這與XBB.1.5出現了F486P突變有關,該突變與XBB以及XBB.1在同一個氨基酸位點的F486V不同。相較原始病毒株,F486V雖然帶來了免疫逃逸,可也使突變病毒與ACE2受體結合能力削弱,屬於有得有失,但F486P突變恢復了與ACE2受體的結合能力,這讓XBB.1.5在維持免疫逃逸的同時,又與ACE2能高效結合,屬於在免疫逃逸之外找到了另一種獲取競爭優勢的方法[10]。
此外,值得一提的是從突變的鹼基數來看,F486P由兩個鹼基突變導致,而F486V僅涉及一個鹼基。從以不同的方式(免疫逃逸或與受體結合能力更強)獲得競爭優勢,再到通過多個鹼基突變來實現更復雜的變異,我們可以看到新冠病毒強大的突變能力已經是該病毒的重要特徵,這也讓新冠具有驚人的演變能力,能在短短幾個月的時間完成病毒株更替。
儘管如前文所述,奧密克戎亞株間的演替沒有帶來鉅變,不像過去德爾塔、奧密克戎出現時那樣衝擊全球,但強大的演變能力讓新冠仍然以不同於流感等常見呼吸道病毒的方式流行,帶來了獨特的挑戰。這不應被忽視,就像如今的新冠病毒也不該被忽視。
參考文獻:
1.https://www.nature.com/articles/d41586-023-01437-8
2.https://www.who.int/publications/m/item/weekly-epidemiological-update-on-covid-19---18-may-2023
3.https://www.medrxiv.org/content/10.1101/2023.04.22.23288965v1
4.https://www.thelancet.com/journals/lanpub/article/PIIS2468-2667(19)30163-X/fulltext
5.https://www.cdc.gov/flu/about/burden/index.html
6.https://www.nejm.org/doi/full/10.1056/nejmp2215780
7.https://www.reuters.com/business/healthcare-pharmaceuticals/who-recommends-new-covid-shots-should-target-only-xbb-variants-2023-05-18/
8.https://www.nature.com/articles/s41586-022-04980-y
9.https://www.nature.com/articles/s41586-022-05644-7
10.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9897732/