BMI:肥胖的偽標準,我們被騙了100多年嗎?_風聞
心之龙城飞将-1小时前
知識分子2024年01月15日 08:41:53 來自湖南省0人蔘與0評論
圖源:Pixabay
撰文 | 何義均
責編丨李珊珊
● ● ●
作為目前最為主流的肥胖指標,BMI——體重除以身高的平方,一直被認為是表徵我們健康水平的一個重要,這個參數簡單易用,既不需要識別體型,也不需要用弱電流流遍你的全身,馬上可以告訴你,你的體重是否超重、超輕?
然而,不知你是否和我有一樣的疑問:BMI,一個簡單的身高體重公式,忽視人體的肌肉、脂肪含量、分佈等等等重要特徵,真的可以成為家喻户曉的肥胖標準嗎?它又是如何獲得今天的地位的呢?
BMI:源於一個數學家的執念
BMI (Body Mass Index),身高體重指數,它的出現,並非需求所致,最早的BMI源於一個熱愛用準確數字去勾勒我們的社會的數學家、統計學家、社會學家和天文學家凱特萊(Adolphe Quetelet)。
凱特萊是比利時人,用數字去勾勒整個社會人羣是他的摯愛。他曾經致力於用變量來了解整個社會的犯罪率、結婚率或自殺率等現象背後的統計規律,凱特萊努力的成果中,有一項仍然被廣泛地繼承了下來,成了他最持久的遺產,那就是BMI。
在當年,凱特萊並非用這個指數來測量人胖不胖,他關心的是“普通人” (l’homme moyen,即:the average man)的特徵。那是一個代表着人羣平均水平的人,為了找到這個人,凱特萊需要一個身高體重的關係,來擬合高斯曲線——畢竟,凱特萊深信,正態高斯分佈是整個自然界的典型分佈,大規模人口研究得出的人類身體特徵肯定是符合高斯分佈的。
到了1832年,凱特萊終於找到了這個量,他指出,除了出生後和青春期的突發性生長外,體重的增長與身高的平方成正比,因而,這個數值又稱為凱特萊指數(Quetelet index)。

凱特萊,圖源:Belgium post
凱特萊找到了BMI也許更多地是出於他對數字的“潔癖”,並沒有想到什麼樣的直接應用場景,但將近一個世紀之後,保險公司們找到了。
保險公司注意到,投保人的理賠數量會隨着肥胖增加,因而迫切希望能夠量化這一指標。1940年代,美國大都會保險功能公司的副總裁、統計學家都柏林(Louis I. Dublin)甚至根據給定身高記錄的平均體重,制定了一個正常體重表,用來參考。
二戰後,肥胖成為醫學日益關注的焦點,尋找一個合適的量化指標變得尤為迫切。人們逐漸發現,成年人的體重與身高平方成正比,這正與一個多世紀前凱特萊的定義類似。1972 年,明尼蘇達大學膽固醇和心臟病生理學研究員凱斯(Ancel Keys)參考了都柏林的量表,證實了凱特萊指數的有效性,並將其命名為BMI。
到1985年,美國國立衞生研究院和世界衞生組織採用了BMI。到21世紀,BMI已廣泛應用於臨牀,各種醫療保險和醫療補助服務中心紛紛採用了BMI作為護理質量的衡量標準。
BMI準確嗎?
BMI的優秀之處在於,它讓人類的胖與瘦有了量化指標。
BMI在25-29.9之間屬於“超重”,30以上屬於肥胖;BMI高於35表明一個人“嚴重肥胖”,高於40則屬於“肥胖症”或“病態肥胖”。另一方面,低於18.5的BMI值通常也被認為是明顯不健康的,15通常被視為“飢餓”的上限,經過多次爭論,BMI18成為了2006年米蘭時裝週上模特可接受的最低值。
需要肥胖量化指標的人們抓住了BMI如同抓住了一根救命稻草,然而BMI準確嗎?
醫生們發現,BMI的公式有着顯然易見的缺陷。擁有等重的肌肉和脂肪的一樣高的兩個人,他們的BMI是相同的,但肥胖體量和分佈情況卻可以很不一樣。比如:一個拳擊手或是健身教練可能會擁有一個較常人更高的BMI,那是源於他們良好的肌肉脂肪比。
更為麻煩的是,個體之外,年齡、性別和種族的差異都會導致BMI的不同,BMI的統一標準對某些族羣會失效,這也一直是BMI備受爭議的原因。
根據世衞組織的數據(如下圖),東亞人羣的BMI相對還是比較低的,然而相同的指標卻並不意味着相同的健康標準。
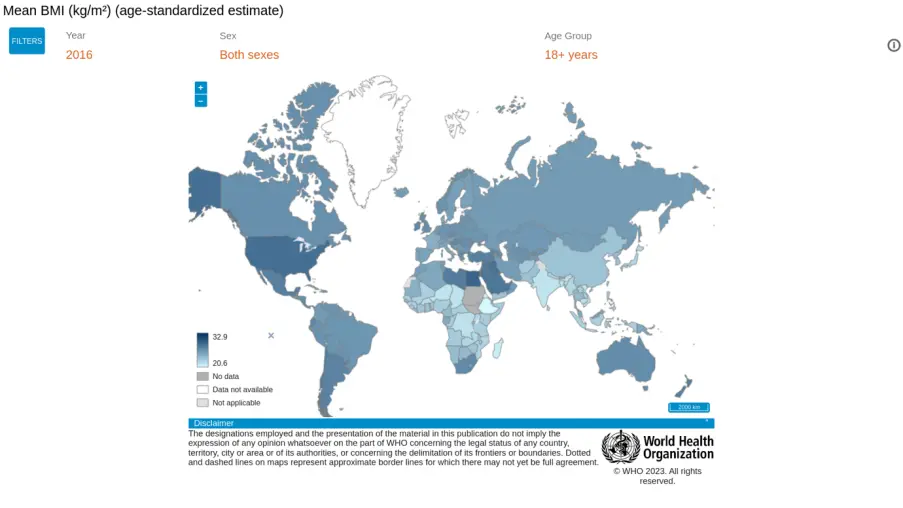
以糖尿病為例,與歐洲人相比,東亞人的BMI較低,但卻更容易患上II型糖尿病。一個BMI為23的歐洲人通常被認為很健康,但是BMI為23的東亞人卻可能患有糖尿病。這主要因為哪在相同的BMI人羣中,東亞人的體脂量更大,且更傾向於內臟肥胖。東亞糖尿病患者發病年齡也較小,患腎臟併發症的風險也更高。其他心腦血管疾病與BMI的關係面臨着着相同的問題。
針對BMI的一系列偏差和問題,許多反對BMI的研究隨之興起,激烈的討論出現在《自然》、《營養學》、《英國全科醫學》等等相關領域頂尖的學術期刊上。
從2022年開始,先是一位醫學博士直接在社交媒體中直斥“BMI是垃圾”;然後,一場美國國立衞生研究院舉行的虛擬視頻會議,主題直接就開始了討論“超越BMI:探索肥胖的異質性”。而到了2023年4月,《自然醫學》雜誌上刊登了一份使用各種血液測量值和蛋白質代謝物以及臨牀數據來預測BMI的報告,進一步證明了BMI在人羣水平上雖然有用,卻“過於粗糙”,“存在侷限性”,“無法捕捉各種異質的代謝健康狀態”……
除了BMI,我們還可以用什麼?
健康專家們推倒了BMI,卻並非只破不立。
隨着舊的肥胖標準被推翻,新的測量系統被提了出來,試圖重新定義和診斷肥胖。比如,加拿大臨牀實踐指南在2020年就列入了一套新的肥胖診斷系統EOSS(Edmonton Obesity Staging System)該系統通過代謝危險因素、藥物使用情況、相關生理功能、和心理情況將肥胖分為五個階段。
但是,既然已經有新的更好的辦法,為什麼BMI依然且仍在廣為流傳呢?
BMI最大的優點在於簡潔,一個小學水平的數學公式,就可以判斷肥胖的基本情況,是個自測的好幫手。此外,BMI也易於作為一個基準指標,配合其他指標使用,例如:NHS(英國健康服務)、梅奧(Mayo Clinic)等還建議道,測量完BMI之後可以再測量一下腰圍,以確定肚子周圍是否有太多的脂肪;如果腰圍超過一半的身高,那麼則有肥胖的風險。
當然,目前看來,也許,因為目前尚未有一套準確且方便實用的方法來測量肥胖,我們還將有不短的一段時間必須以BMI作為肥胖的主要標準,目前的大部分肥胖患者的評估方法都會傾向於以BMI作為起點。不過,隨着評估人類的身體脂肪分佈變得越來越方便和廉價,也許有一天,我們真的可以全面地拋棄BMI,但不是現在。
現在我們所要做的也許是,使用BMI這個標準的時候,需要了解它的不足,希望這一點有助於緩解你在BMI陰影下的焦慮。