北方朔風:一漲價就怨聲載道,醫保該開源還是該節流?
guancha
【文/觀察者網專欄作者 北方朔風】
最近,國家醫保局公佈了關於2024年居民醫保的最新繳費額度,相較2023年,財政補助上調了30元,個人繳費提高了20元,分別達到了670元與400元。
毫不意外的,就和之前每年公佈這方面的數字一樣,網絡上有很多不滿的聲音,普遍認為醫保年年漲,老百姓的負擔越來越重,也有人指出了現在醫保的不足不便,當然,還有些頗為情緒化的批評。

我國的社會保障體系概念在建國之初就提出,隨着時代的發展,逐漸有更高的覆蓋率和待遇,但是同時,也遇到了全新的挑戰。
以我們討論的醫保作為例子,當時的醫學家肯定沒有預料到如今的人均壽命,雖然人均壽命的提高確實是社會進步的表現,但同時也是如今各種疾病負擔的主要來源。癌症和心腦血管疾病是當下人類主要的疾病負擔,如果放在一百多年前,它們都不是主要的負擔,而過去一百多年,癌症和心腦血管疾病的發病率突飛猛進,理由或許有很多,包括飲食、生活節律、環境污染等等。但是最根本的原因還在於人類壽命的提高,縱觀人均癌症發病率最高的國家,幾乎都是長壽的富國。
人體某種角度很像是一台複雜的機器,當機器的壽命到達末端的時候,故障率相對於前期,會有指數級的提高。人體的疾病也是如此,到人類壽命末期的時候,各種疾病的發病率就會提高,這會帶來幾個問題:
一是人均壽命提高帶來的老齡化,必然會帶來醫療成本的大幅度提升;二是人在年輕的時候,對於年老之後要面對的健康問題,缺乏系統性認識,對於各種醫療保障,並沒有那麼積極。而這一百多年以來,人類的醫學雖然有了翻天覆地的進步,但是對於衰老過程的認識依然十分有限,可預見未來的技術並不能改變這個趨勢,老齡化帶來的醫療負擔依然會上升。
考慮到我國的老齡化趨勢,在可見的將來,醫保系統必然會遇到更大的壓力,這是個不可否認的事實。同時,我國許多欠發達地區的醫療保障水平,依然有極大的提高空間,而醫護人員的待遇,也需要進行優化。面對這樣的情況,開源節流是必須的。考慮到醫療費用調整的時候,往往會有很大的意見,那我們就先談談節流的問題。
針對國內醫療費用的節流,政策有很多,不過主要的就是三個:一是集中帶量採購帶來的藥品與器材降價,二是以DRGs為代表的全新結算制度,三是説了很久的分級診療制度。這三個政策確實提高了醫保資金的使用效率,但帶來的爭議也不少。
集中帶量採購的原理其實倒也不復雜,甚至不是我國原創,無非是和藥企進行博弈,以降價來換取市場。確實,很多藥品與耗材的價格經過集採後明顯降低了,這不單是簡單的招標,更是在醫藥與耗材領域,我國企業國產化水平明顯提高的情況下,我們有了可以和外企談判的資格。同時,也可以減少醫生不合理用藥與利益輸送的問題。
但經過這幾年的實踐,不足之處也是很明顯的,一部分國產化的藥物與耗材,只是到了可用的程度,距離國際頂尖藥企的好用,依然有着很多的距離,部分患者與醫生對此也有一定的看法;而針對罕見病的藥物,集採的邏輯行不通,畢竟這類藥適用的範圍就很有限。
此外,國內藥企想要有更多的創新藥物,是需要一定的利潤作為支撐的,集採雖然降低了一些成本,但也不可能壓的太低。實際上我們可以看到,一些原創性比較強的藥物,就算進了集採,價格倒也不會壓得那麼誇張,即便如此,國內部分藥企的壓力也是很大的。考慮到這樣的情況,我們不難做出推測,雖然集採工作依然在繼續,但是能節省的資金終究是有限的。
另一個則是以DRGs為代表的,按病種進行結算的結算體系。這套東西其實也不是我國原創的,歐美玩這一套已經有幾十年的歷史了。這套系統是打算通過對疾病的分類結算,不再按照具體的花費進行結算,用來控制成本,提高醫療效益,避免過度診療,保護患者的合法權利。這也算是國際上很多年的經驗,確實有助於減少部分過度診療。
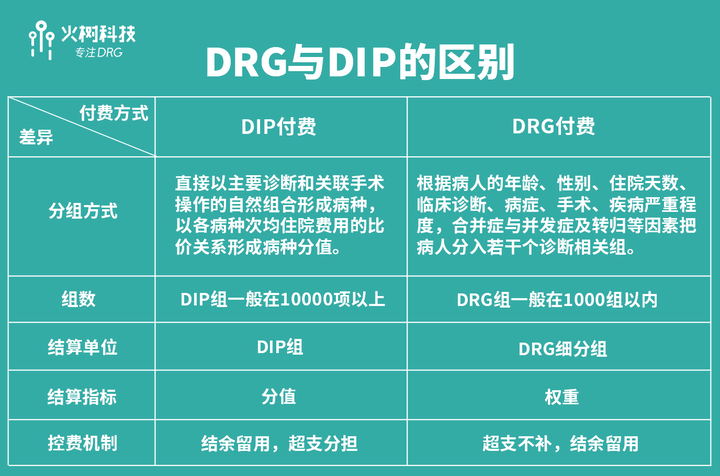
只是目前來看,實踐上依然面對很多問題。從患者的角度來看,這類分組方法是否能真的覆蓋需要,是一個個體差異很明顯的問題,一部分患者面對這套全新的結算制度,體驗並不會很愉快。而對醫生來説,這套分組方法使得他們在診療之中,需要考慮更多醫療之外的東西,雖然出發點是好的,但終究很麻煩。
為此,一部分大型醫院設置了專門的部門來處理這方面的結算與管理問題,這倒也算是和國際接軌了,只是中小乃至基層醫療機構,就不可能有這樣的條件,最終會增加醫生的負擔。再考慮到國際上的經驗,我們也不難得出結論,以DRGs為代表的分組結算制度,確實可以優化資金的使用,但是它能起到的效果,也是有限的,並不能解決所有的挑戰。
最後一個是説了幾十年的分級診療制度,這個倒是最好理解的,很多疾病沒有必要去大醫院看,去基層醫院就診就可以解決問題,理論上是節省醫療資源的好辦法,只是許多人對於基層醫療機構的信任實在是不足,而過去幾十年發展留下的習慣,也使得許多人形成了“有病一定要去大醫院看”的習慣。
而基層醫療機構往往資金有限,在待遇有限、設備有限的情況下,很難留住優秀的醫護人員。雖然在過去一段時間,國內在基層醫療上面投入巨大,但是想要改變這一趨勢,依然需要更多的努力,而且許多地方財政薄弱的地區,在這方面能做的工作,終究是有限的。
此外,還有很多“節流”的努力,比如説對騙取醫保的行為加大打擊,把一大批輔助用藥移除醫保範圍。應該説,我國衞生系統在這方面做出了很大的努力,也確實有了很多成果,未來也依然有很大的改善空間。只是這並不是萬能的,面對我國人民羣眾的需求,只靠節流是不足的。而改變以藥養醫的局面之後,我國的醫護人員待遇顯然也需要更多的提高,這都是需要資金支持的。
從這樣的角度出發,我們就不難發現,在醫保問題上,節流並不能解決所有的問題,還是需要開源,增加醫保賬户的收入。因為醫保賬户的特點,所以資本運作是不太現實的,自然,上調醫保繳費額度也是必然。
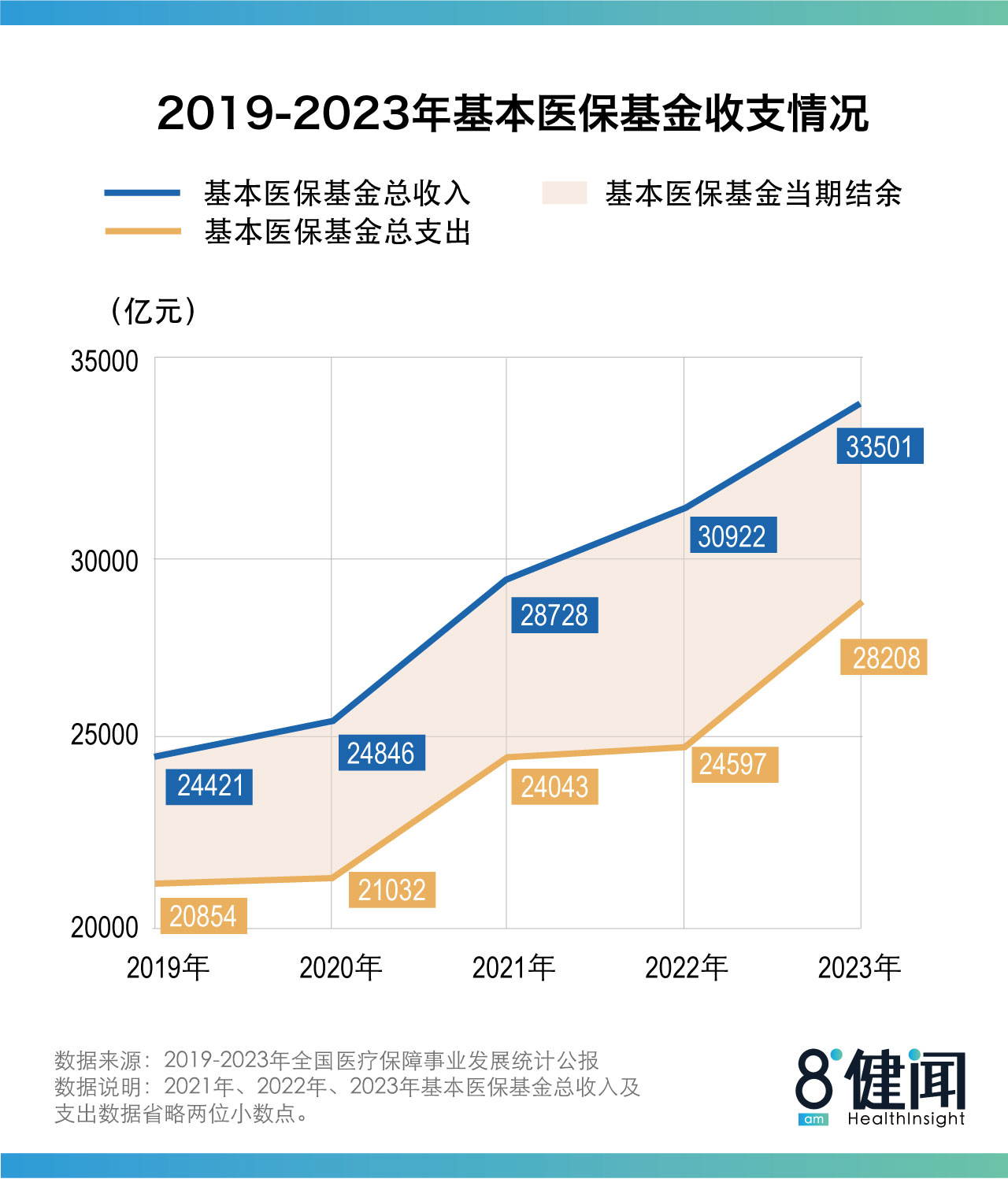
在國家醫保局的官方網站上面,我們可以看到,我國的醫保賬户是結餘的,但是這更多的來自於財政補貼,如果只靠個人繳納的部分,是遠遠不足以支撐起醫保體系的,每年財政的支持力度都在提高,數萬億元的結餘雖然看起來不少,但是面對未來的挑戰,是否充足依然難説。如果縱觀全球,我國的醫保體系絕對算不上昂貴,每次價格的上漲額度也並不算高,但是部分人對此的不滿也是真實存在的,對此我們要思考的,恐怕是醫療之外的部分。
對部分農村人來説,每年醫保的幾百塊錢並不是個很小的數字,而同時,他們對醫保帶來的收益,體會的並沒有那麼直接,對健康的觀念往往也比較保守。為此我國確實做出了很多努力,來提高農村醫保的獲得感。但是之所以部分人對此感覺不強,這恐怕並不是醫保本身的問題,而是我國以醫療為代表的社會保障體系,雖然做出了耀眼的成績,但是依然存在極強的城鄉差異與地域差異。這種情況下,我們不能指望每個人都願意為了自己不能完全享受到的東西來付錢。
而對於在互聯網上發聲最大的一部分人來説,他們則是社會差異的另一個方向。對於他們來説,價格反而是其次的因素,一部分城市居民的不滿來自於醫保的服務不周到,不能匹配他們中產階級的身份;另一部分年輕人的想法則是覺得,自己老了到時候就一了百了,不需要什麼醫療保險,所以為什麼要繳這個錢,難道是給自己的長輩來用嗎?
追求更好的醫療服務倒也是很合理的,但我國的全民醫保説到底是一個兜底與覆蓋的政策,在服務上面不可能考慮太多。真要論醫療效率,有兩個很高的例子,一個是古巴,在面對全面制裁的情況下,做到了世界第一流的人均壽命,關鍵就在於基本醫療的覆蓋,儘管因為制裁的關係,古巴醫生再努力也不可能有美國那麼多新藥可用,但是依然有美國人去古巴看病;另一個是英國的NHS,雖然關於這套系統的各種笑話數不勝數,但它確實是分級診療的優秀實踐者。但毫無疑問,無論這兩種模式的哪一種,都不能滿足某些人對於醫療服務的需求。
如果縱觀國際經驗,良好的醫療加上優秀的服務,價格絕對不是一個小數字,大多數發達國家的中產階級都是難以享受的,絕不是某些人想象之中,買一個什麼商業醫療保險就可以解決的。雖然筆者並不反對這類商業模式,但還是建議不要把這些想的太好了。實際上我國因為特殊的國情,諸如CT這樣的檢查使用率已經遠高於西方國家,只是經常被忽視。
而另外一種説法,則是有一些叛逆,覺得自己老了能直面死亡,無所畏懼,不需要現在搞這些有的沒的。年輕時候的無所畏懼是因為不怎麼生病,年老之後對死亡與孤獨的恐懼,也是生理本能的一部分,能對抗這種機制的人並不多見。從整體角度來説,參與醫保雖然不能解決所有的醫療問題,但總歸是一個保底。只不過年輕人這樣的叛逆,無疑也是社會發展之中產生的種種矛盾之一,代際差異也是我國社會差異的關鍵一環,並不能單純的指責年輕人不顧大局,不去思考背後的問題。
眼下大家對醫保的不滿,根源都來自於當下社會的矛盾。考慮到醫保的現狀,雖然財政支持佔了主要部分,但是如果缺乏了個人參與,那麼醫保資金的壓力會相當巨大。而純資本邏輯的社會保障體系,又並不適合我國。所以如何在社會格差的情況下,讓醫保能方便覆蓋更多人,顯然是個不小的問題。
應該説,為了解決社會差異帶來的醫保問題,政府做了很多努力,比如説讓更多的藥物與醫療服務進入醫保目錄之中,比如説推進異地醫保支付,保證打工人的便利,比如説推進醫保覆蓋鄉村醫務室,還有推進家庭賬户共濟。但正如人類社會保障的發展與人類社會的變遷息息相關,醫保當下面對的挑戰,絕非是簡單的醫學問題,而是社會發展之中的矛盾,這需要我們進行更多的思考,在當下這個複雜的時代,我們該何去何從。

本文系觀察者網獨家稿件,文章內容純屬作者個人觀點,不代表平台觀點,未經授權,不得轉載,否則將追究法律責任。關注觀察者網微信guanchacn,每日閲讀趣味文章。